Koarktasjon av aorta
Aorta er hovedpulsåren som går ut fra hjertet og forsyner kroppen med blod. Koarktasjon er en medfødt misdannelse hvor det foreligger en forsnevring i brystdelen av aorta.

Sist oppdatert:
12. juli 2022
Innhold i artikkelen
Hva er medfødte hjertefeil?
Medfødte misdannelser i hjertet eller de store blodårene som omgir hjertet, er ikke uvanlig. Mange av disse er så små at de aldri gir noen plager, og heller ikke behøver behandling eller oppfølging. Medfødte hjertefeil oppstår når hjertet formes, altså i første del av svangerskapet. Det er likevel ikke uvanlig at feilen først oppdages noen år ut i barnets liv, og noen ganger først i voksen alder.
Det finnes en rekke forskjellige typer hjertefeil. For de fleste av dem vil graden eller størrelsen av den enkelte feilen kunne variere. Kombinasjoner med flere typer hjertefeil forekommer også. Medfødte hjertefeil er ikke sjelden, og alvorlige hjertefeil er den vanligste årsaken til død som følge av medfødte feil.
Animasjon om medfødt hjertefeil
Hvordan virker hjertet?
Hjertet

Hjertet er en muskel som fungerer som en pumpe, og som sørger for å forsyne hele kroppen med blod. Hjertet er delt i 4 hulrom eller "kammer". Vi har to forkammer og to hjertekammer, en av hver på høyre side og en av hver på venstre side. Forkamrene pumper blod inn i hjertekammeret, og det er hjertekammeret som pumper blodet ut i kroppen (venstre side) eller ut i lungekretsløpet (høyre side). Mellom kamrene er det ventiler eller klaffer. Disse fungerer på den måten at de bare slipper blodet gjennom i én retning, og hindrer blod i å renne tilbake der det kom fra.
Blodets kretsløp gjennom kroppen er en evig runddans. Vi kan starte i hjertets høyre side. Derifra går blodet til lungene og berikes med oksygen. Det oksygenrike blodet fraktes så tilbake til hjertets venstre forkammer. Hjertets venstre hjertekammer (som er den sterkeste delen av hjertemuskelen) pumper så blodet via pulsårene (aorta og arteriene) til kroppens vev og organer. Arteriene er en fellesbetegnelse på de blodårer som frakter oksygenrikt blod ut i kroppen. Etter hvert som oksygenet brukes opp, blir blodet mørkere. Det mørke, blåaktige blodet strømmer så tilbake til hjertets høyre side via venene, og da er vi tilbake til startstedet hvor runddansen fortsetter.
Koarktasjon av aorta
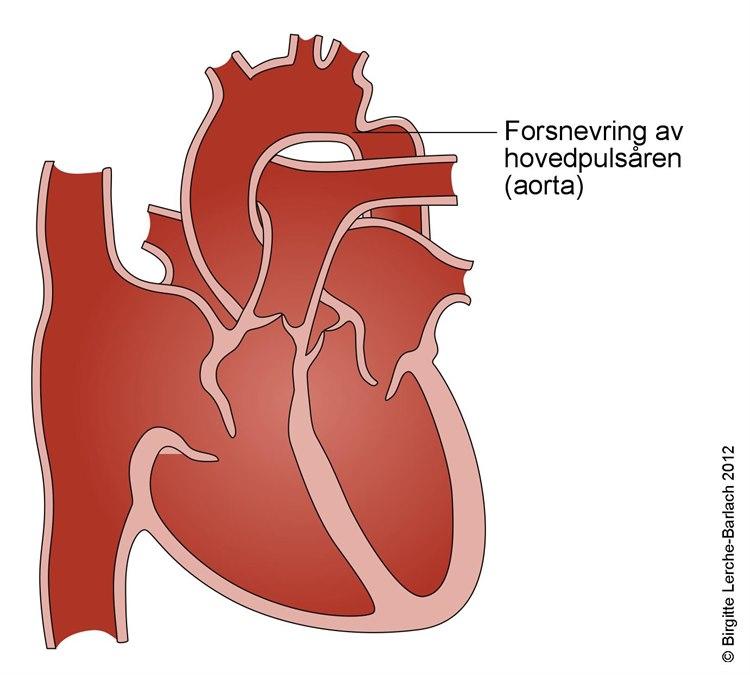
Aorta er hovedpulsåren som går ut fra hjertet. En forholdsvis vanlig medfødt misdannelse i denne er en forsnevring, en stenose, i aortabuen (se bilde). Dette fører til mer motstand som hjertet må pumpe mot, og at blodet ikke flyter så uforstyrret som ønskelig. Det finnes en rekke måter å behandle dette på. Kirurgen kan fjerne den trange delen og enten erstatte den med en bit av en annen blodåre, eventuelt med en kunstig åre. Er forsnevringen kort, kan en bare fjerne den og sy de to endene sammen etterpå. I enkelte tilfeller kan forsnevringen behandles ved at det føres inn en liten ballong i aorta som blåses opp og vider ut innsnevringen og en stent skal forhindre at stenosen gjenoppstår .
Årsak
Det fødes nesten 500 barn med medfødte hjertefeil hvert år i Norge. Bare hos en liten del av disse kan en med sikkerhet si hva som forårsaker hjertefeilene.
Enkelte sykdommer i arveanleggene (genetiske sykdommer) er knyttet til hjertefeil. Den vanligste er Downs syndrom. Halvparten av barn med Downs syndrom har hjertefeil.
Det virker også som om arv kan spille inn. Dersom foreldre eller søsken har hjertefeil, er risikoen for å få ett nytt barn med hjertefeil økt.
Det fins også miljø/utvendige faktorer som kan forårsake hjertefeil. De vanligste er enkelte virus og noen legemiddel. Mødre som får røde hunder i første del av svangerskapet, har økt risiko for å føde barn med hjertefeil.
En del legemidler kan gi økt risiko for utvikling av hjertefeil hvis de blir tatt under svangerskapet - spesielt hvis de tas i første tredjedel av svangerskapet. Bruk av alkohol under svangerskapet øker risikoen for hjertefeil. Spesielt barn som fødes med såkalt "føtalt alkoholsyndrom" har større sjanse for å ha medfødt hjertefeil. Også bruk av kokain under svangerskapen øker risikoen for at barnet skal fødes med misdannelser i hjertet.
En del kroniske sykdommer hos mor gir økt risiko for hjertefeil hos barnet. Dette gjelder bl.a. diabetes. Risikoen hos personer med diabetes kan reduseres, og den er ubetydelig dersom blodsukkeret er godt regulert før og under svangerskapet.
Diagnosen
De fleste hjertefeil oppdages ved rutinekontroller uten at barnet har vist noen tegn til hjertesykdom. Det som ofte oppdages, er en "bilyd" når legen lytter på hjertet. Barn med normale hjerter kan også ha bilyder. Noen ganger er det nødvendig med ytterligere tester for å skille normale bilyder fra bilyder som skyldes hjertefeil.
Dersom barnet har plager av sin hjertefeil, kan dette arte seg ved økt forekomst av luftveisinfeksjoner. Hos spedbarn kan en merke at de får problemer med pusten når de spiser, ofte vil de også ha lavere vektoppgang enn forventet. Hevelser i bena, magen eller rundt øynene kan også forekomme, og er et tegn på dårlig hjertefunksjon.
Enkelte hjertefeil forårsaker en blå-blek farging av huden, et symptom som kalles cyanose. Dette oppdager en ofte tidlig etter fødselen. Årsaken til blåfargingen ligger i at blodet ikke inneholder nok oksygen. Barn med cyanose blir lett trett, kortpustet og kan besvime - spesielt under anstrengelse.
Ved mistanke om hjertefeil vil barnet bli grundig undersøkt på sykehus. Undersøkelse med ultralyd gir som regel mest informasjon. Denne undersøkelsen kalles ekkokardiografi, og er verken farlig eller ubehagelig. Den viser hvordan hjertet ser ut, og både retningen og farten på blodet som pumpes gjennom hjertet.
Andre undersøkelser som gjøres på sykehuset, er blodtrykksmåling, måling av oksygenmengden i blodet, EKG og en undersøkelse som kalles hjertekateterisering.
Behandling
Målet er å oppdage tilstanden tidlig, slik at god behandling blir gitt og barnet kan unngå alvorlige komplikasjoner på kort og lang sikt. Ved alvorlig hjertesvikt hos spedbarn med koarktasjon er rask medisinsk stabilisering viktig i påvente av kirurgisk behandling. Kirurgisk korreksjon er viktigste behandling for å sikre gode langtidsutsikter for barnet. Hos barn uten symptomer anbefales planlagt kirurgisk korreksjon i 3-5 års alderen.
Ulike kirurgiske metoder benyttes. Kirurgisk fjerning av det trange partiet er effektivt når forholdene ligger til rette for det. En annen metode er ballongdilatasjon (utsprengning av det trange partiet) og plassering av endovaskulær stent. Stenten, en slags armering, forhindrer at blodåren innsnevres igjen.
Alle som er operert, følges nøye for å oppdage komplikasjoner som ny koarktasjon, utposninger på aorta, aterosklerose eller høyt blodtrykk.
Prognose
Etter operasjon i 3 til 5 års alder, er leveutsiktene gode. Barn som må opereres tidligere, har høyere risiko for tilbakefall, og noen må behandles på ny med operasjon eller stent i voksen alder. Noen trenger langtidsbehandling av høyt blodtrykk etter operasjon.
Dette dokumentet er basert på det profesjonelle dokumentet Medfødt hjertefeil . Referanselisten for dette dokumentet vises nedenfor
- Baumgartner H, Bonhoeffer P, De Groot NMS, et al. 2020 ESC Guidelines for the management of adult congenital heart disease: The Task Force for the management of adult congenital heart disease of the European Society of Cardiology (ESC). Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC), International Society for Adult Congenital Heart Disease (ISACHD) Eur Heart J 2021;42:563-645. doi:10.1093/eurheartj/ehaa554 DOI
- Leirgul E, Fomina T, Brodwall K et al. Birth prevalence of congenital heart defects in Norway 1994-2009–a nationwide study. Am Heart J 2014; 168: 956–64. PMID: 25458661. PubMed
- Jortveit J, Øyen N, Leirgul E et al. Trends in mortality of congenital heart defects. Congenit Heart Dis 2016; 11: 160–8. PMID: 26559783.
- Jortveit J, Wik G, Strand Ødegaard J, et al. Diagnostikk av alvorlige medfødte hjertefeil i Norge 2016. Tidsskr Nor Legeforen 2019. doi: 10.4045/tidsskr.18.0606 DOI
- Johannsen LALW. Kromosomforandringer ved medfødt hjertemisdannelse. Ugeskr Læger 2011; 173: 194. Ugeskrift for Læger
- Ionescu-Ittu R, Marelli AJ, Mackie AS, Pilote L. Prevalence of severe congenital heart disease after folic acid fortification of grain products: time trend analysis in Quebec, Canada. BMJ 2009; 338: b1673. BMJ (DOI)
- Tegnander E, Williams W, Johansen OJ et al. Prenatal detection of heart defects in a non-selected population of 30,149 fetuses–detection rates and outcome. Ultrasound Obstet Gynecol 2006; 27: 252–65. PMID: 16456842. PubMed
- De-Wahl Granelli A, Wennergren M, Sandberg K, et al. Impact of puls oximetry screening on the detection of duct dependent congenital heart disease: a Swedish prospective screening study in 39821 newborns. BMJ 2009; 338: a3037. BMJ (DOI)
- Ho VB. Radiologic Evaluation of suspected congenital heart disease in adults. Am Fam Physician 2009; 80: 597-602. American Family Physician
- Søndergaard L, Hedegaard M, Vejlstrup NG, Hansen PB. Graviditet og hjertesygdom. Ugeskr Læger 2004; 165: 3717-20. PubMed
- Andrews RE, Simpson JM, Sharland GK, Sullivan ID, Yates RW. Outcome after preterm delivery of infants antenatally diagnosed with congenital heart disease. J Pediatr 2006; 148: 213-16. PubMed
- Kuehl KS, Loffredo CA, Ferencz C. Failure to diagnose congenital heart disease in infancy. Pediatrics 1999; 103: 743-7. Pediatrics
- Botto LD, Mulinare J, Erickson JD. Occurence of congenital heart defects in relation to maternal multivitamin use. Am J Epidemiol 2000; 151: 878-84. PubMed