Biologisk legemiddel ved KOLS: Et nytt behandlingskapittel
For første gang – biologisk legemiddel for kols. I mange år har behandling av kols først og fremst handlet om bronkodilatasjon, inhalasjonssteroider og forebygging av forverringer. Nå markerer biologiske medisiner et nytt kapittel i behandlingen av sykdommen. Hva betyr dette for klinisk praksis?

Skrevet av Sanofi
Publisert: 17. des. 2025
I mange år har behandling av kols først og fremst handlet om bronkodilatasjon, inhalasjonssteroider og forebygging av forverringer. Nå markerer biologiske medisiner et nytt kapittel i behandlingen av sykdommen. Hva betyr dette for klinisk praksis?
Om lag 6–7 prosent av den norske befolkningen over 40 år har kols.1 Til tross for at de fleste behandles med enten standardbehandling (LAMA/LABA) eller trippelbehandling som inkluderer inhalerte steroider (ICS), opplever mange pasienter gjentatte eksaserbasjoner som reduserer livskvaliteten betydelig.2
Hos omtrent en tredjedel av disse pasientene kan type 2-inflammasjon være en sentral driver av sykdommen.3 Denne undergruppen har nå et biologisk behandlingsalternativ, og beslutning om refusjon behandles av Beslutningsforum.
Eosinofile som markør
I klinisk praksis kan denne undergruppen identifiseres ved forhøyede eosinofile i blod, ofte definert som ≥ 300 celler/µL.4,5 Eosinofile fungerer som en biomarkør som reflekterer underliggende type 2-inflammasjon.
Type 2-inflammasjon kjennetegnes av en immunologisk aktivering der interleukin-4 (IL-4) og interleukin-13 (IL-13) er sentrale drivere. Dette fører til økt slimproduksjon, strukturell remodellering av luftveiene og økt risiko for eksaserbasjoner.4,5 Pasienter med ≥ 300 celler/µL har vist opptil 32 % høyere risiko for alvorlige eksaserbasjoner, sammenlignet med pasienter med lavere eosinofiltall.7
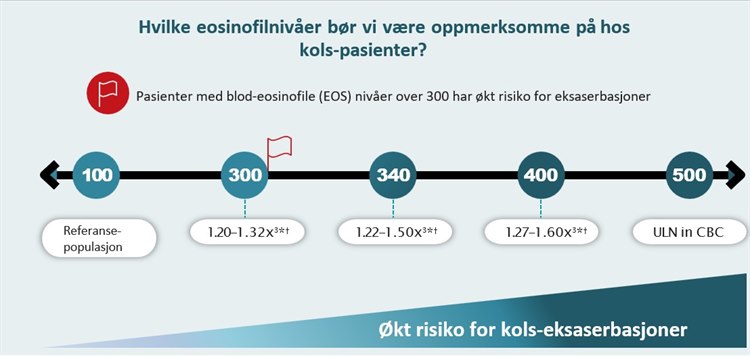 CBC: komplett blodtelling; ULN: øvre normalgrense *COPDGene-studien (n = 1553). Risikoestimater beregnet fra negative binomiale regresjonsmodeller justert for alder, kjønn, etnisitet, tidligere eksaserbasjoner, gastroøsofageal refluks, SGRQ-score, post-BD FEV₁ prosent av forventet verdi og antall hvite blodceller (WBC). †ECLIPSE: multisenter, multinasjonal, 3-årig longitudinell studie; 1895 pasienter med GOLD spirometri grad 2 til 4 med komplett CBC og 3-års oppfølgingsdata ble analysert. ‡Pasienter med klinisk KOLS: røykehistorikk ≥10 pakkeår, FEV₁ ≤70 % av forventet verdi, og ≥1 moderat eller alvorlig eksaserbasjon det foregående året. Copenhagen general population study (n = 203). Risiko for alvorlig KOLS-eksaserbasjon definert som eksaserbasjon som krever sykehusinnleggelse. Alle rapporterte risikoestimater er signifikant forskjellige fra referansepopulasjonen (EOS <100 celler/µL). Illustrasjonsfoto: Sanofi
CBC: komplett blodtelling; ULN: øvre normalgrense *COPDGene-studien (n = 1553). Risikoestimater beregnet fra negative binomiale regresjonsmodeller justert for alder, kjønn, etnisitet, tidligere eksaserbasjoner, gastroøsofageal refluks, SGRQ-score, post-BD FEV₁ prosent av forventet verdi og antall hvite blodceller (WBC). †ECLIPSE: multisenter, multinasjonal, 3-årig longitudinell studie; 1895 pasienter med GOLD spirometri grad 2 til 4 med komplett CBC og 3-års oppfølgingsdata ble analysert. ‡Pasienter med klinisk KOLS: røykehistorikk ≥10 pakkeår, FEV₁ ≤70 % av forventet verdi, og ≥1 moderat eller alvorlig eksaserbasjon det foregående året. Copenhagen general population study (n = 203). Risiko for alvorlig KOLS-eksaserbasjon definert som eksaserbasjon som krever sykehusinnleggelse. Alle rapporterte risikoestimater er signifikant forskjellige fra referansepopulasjonen (EOS <100 celler/µL). Illustrasjonsfoto: SanofiEt nytt behandlingsprinsipp
Dupixent (dupilumab) er et rekombinant, humant monoklonalt IgG4-antistoff som hemmer den felles reseptorkomponenten for IL-4 og IL-13, og dermed demper den underliggende type 2-inflammasjonen.4,5
Dupixent er det første biologiske legemidlet som i kontrollerte studier har vist redusert risiko for eksaserbasjoner, forbedret lungefunksjonen og bedret livskvaliteten hos pasienter med type 2-drevet kols, uavhengig av røykestatus.6 Dette representerer en ny mulighet i behandlingen av en undergruppe som tidligere har hatt begrensede behandlingsalternativer.
Hvorfor er dette viktig?
Eksaserbasjoner ved kols har alvorlige konsekvenser for pasientens helse. Hver forverring øker risikoen for død, både på kort og lang sikt, og alvorlige eksaserbasjoner med sykehusinnleggelse gir opptil 20–25 % mortalitet innen ett år.8 De bidrar også til akselerert tap av lungefunksjon, noe som forverrer sykdomsprogresjonen.9 Hyppige eksaserbasjoner gir betydelig redusert livskvalitet med mer tungpust, fatigue og psykiske belastninger.10 I tillegg øker de risikoen for kardiovaskulære hendelser som hjerteinfarkt og hjertesvikt, særlig i dagene og månedene etter en forverring.11 Samlet sett bidrar eksaserbasjoner til høy sykelighet, økt mortalitet og store helsemessige utfordringer for pasientene.
Klinisk effek
Effekten av dupilumab ved kols er dokumentert i to store fase III-studier – BOREAS (n = 939) og NOTUS (n = 935). Begge var randomiserte, dobbeltblindede, multisenterstudier med 52 ukers behandlingstid. 4,5
Studiene inkluderte voksne pasienter med moderat til alvorlig kols, definert som postbronkodilator FEV₁/FVC < 0,7 og FEV₁ mellom 30–70 % av forventet verdi, med forhøyede eosinofile (≥ 300 celler/µL). Deltakerne hadde kronisk produktiv hoste og gjentatte eksaserbasjoner til tross for optimal vedlikeholdsbehandling (LAMA/LABA/ICS). Både nåværende og tidligere røykere ble inkludert, men ingen hadde astmahistorikk.4,5
Reduksjon i forverringer
Dupilumab reduserte den årlige raten av moderate og alvorlige eksaserbasjoner med henholdsvis 30 % og 34 %, i BOREAS og NOTUS, og forlenget tiden til første forverring. Effekten var konsistent på tvers av undergrupper, inkludert røykestatus og eosinofilnivå.4,5
Lungefunksjon
Dupilumab viste at lungefunksjonen bedret seg tidlig og var vedvarende gjennom 52 uker, med en økning i FEV₁ på +160 ml (BOREAS) og +139 ml (NOTUS) ved uke 12, sammenlignet med baseline.4,5
Livskvalitet
Pasientene behandlet med dupilumab rapporterte bedre livskvalitet målt ved St. George’s Respiratory Questionnaire (SGRQ), med -10 poeng fra baseline og med en forskjell på -3.4 fra placebo i begge studiene. Andelen som oppnådde en forbedring over den kliniske terskelen (≥ 4 poeng) var også høyere med dupilumab enn placebo, noe som indikerer reell symptomlindring og bedre funksjon i hverdagen.4,5
Sikkerhet
I både BOREAS- og NOTUS-studiene var sikkerhetsprofilen til dupilumab i tråd med tidligere studier på andre indikasjoner og balansert mot placebo. Bivirkninger som forekom noe oftere i BOREAS- og NOTUS-studiene var hodepine og nasofaryngitt.4,5
Internasjonale retningslinjer – og et norsk behov
For første gang har Global Initiative for Chronic Obstructive Lung Disease (GOLD) 2025 inkludert biologisk behandling i behandlingsalgoritmen for kols.6
Norge mangler foreløpig egne retningslinjer for biologisk behandling ved kols, men de internasjonale anbefalingene gir et viktig faglig rammeverk. Dette understreker behovet for å anerkjenne kols med type 2-inflammasjon som en distinkt fenotype, forskjellig fra astma, men med tilsvarende mulighet for målrettet behandling.⁷
Dupilumab
Relevant informasjon og sikkerhet om Dupixent (Dupilumab)
Indikasjon: Tilleggsbehandling hos voksne med ukontrollert kols karakterisert ved forhøyede eosinofilverdier i blodet i kombinasjon med en inhalasjonskortikosteroid (ICS), langtidsvirkende β2-agonist (LABA) og en langtidsvirkende muskarinantagonist (LAMA), eller i en kombinasjon med en LABA og en LAMA dersom ICS er uegnet.
Dosering: 300 mg subkutan injeksjon hver 2. uke.
Forsiktighetsregler: Skal ikke brukes til å behandle akutte symptomer eller akutte eksaserbasjoner forårsaket av astma eller kols. Skal ikke brukes til å behandle akutt bronkospasme eller status asthmaticus. Kortikosteroider skal ikke seponeres brått ved oppstart av dupilumab. Reduksjoner i kortikosteroider bør skje gradvis. En reduksjon i kortikosteroiddosen kan være forbundet med systemiske seponeringsreaksjoner og/eller avdekke tilstander som ble undertrykket av den systemiske kortikosteroidbehandlingen. Type 2 inflammasjonsmarkører kan være dempet som følge av systemisk bruk av kortikosteroider. Dette bør tas i betraktning ved avgjørelse av type 2-status hos pasienter som bruker orale kortikosteroider. Helmintinfeksjon, systemisk overfølsomhet og konjuktivitt/keratitt. Konjuktivitt /keratitt er hovedsakelig observert hos pasienter med atopisk eksem. Pasienter oppfordres til å rapportere nye eller forverrende øyesymptomer. Eosinofile tilstander: Legen bør være oppmerksom på vaskulittutslett, forverrede lungesymptomer, hjertekomplikasjoner og/eller nevropati hos pasienter med eosinofili.
Interaksjoner: Levende og levende svekkede vaksiner skal unngås. Før dupilumabbehandling anbefales det at pasienten revaksineres med levende og levende svekket immunisering iht. dagens retningslinjer for immunisering
Kontraindikasjoner: Overfølsomhet for innholdstoffene.
Vanligste bivirkninger: Eosinofili, reaksjon på injeksjonsstedet og artralgi. Bivirkninger primært sett ved atopisk dermatitt: Konjunktivitt, Oral herpes og Allergisk konjunktivitt.
Pakning/priser: Ferdigfylt sprøyte/penn 200 mg og 300 mg (2 stk.) kr 15 378,90.
Refusjon: H-resept: D11A H05_1 Dupilumab R.gr C. Vilkår (216). Kun etter resept fra sykehuslege/avtalespesialist. NB: Kols indikasjonen har per dags dato, desember 2025, ikke refusjon. Avventer beslutning i Beslutningsforum.
Basert på SPC godkjent av DMP/EMA: 04.11.2024.
Vennligst se felleskatalogen.no for mer informasjon og SPC.
MAT-NO-2500402 v.1 12/2025
Sanofi-Aventis Norge AS, Postboks 133, 1366 Lysaker | Tlf: 67 10 71 00 | www.sanofi.no
Referanser
- Folkehelseinstituttet. Kronisk obstruktiv lungesykdom (kols) i Norge [Internett]. (Tilgjengelig fra: https://www.fhi.no/nettpub/hin/ikke-smittsomme/kols/ Hentet 02.10.25)
- Miravitlles M, Ferrer M, Pont A, Zalacain R, Alvarez-Sala JL, Masa F, Verea H, Murio C, Ros F, Vidal R; IMPAC Study Group. Effect of exacerbations on quality of life in patients with chronic obstructive pulmonary disease: a 2 year follow up study. Thorax. 2004 May;59(5):387-95. doi: 10.1136/thx.2003.008730 . PMID: 15115864; PMCID: PMC1746989.
- Polverino F, Sin DD. Type 2 airway inflammation in COPD. Eur Respir J. 2024 May 28;63(5):2400150. doi: 10.1183/13993003.00150-2024. PMID: 38485148.
- Bhatt SP, Rabe KF, Hanania NA, et al. Dupilumab for COPD with Type 2 Inflammation Indicated by Eosinophil Counts (BOREAS). N Engl J Med. 2023;389(3):205-214. doi:10.1056/NEJMoa2303951
- Bhatt SP, Rabe KF, Hanania NA, et al. Dupilumab for COPD with Blood Eosinophil Evidence of Type 2 Inflammation (NOTUS). N Engl J Med. 2024;390(24):2274-2283. doi:10.1056/NEJMoa2401304
- Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global Strategy for the Diagnosis, Management and Prevention of COPD – 2025 Report.
- Yun JH, Lamb A, Chase R, et al; COPDGene and ECLIPSE Investigators. Blood eosinophil count thresholds and exacerbations in patients with chronic obstructive pulmonary disease. J Allergy Clin Immunol. 2018;141(6):2037-2047.e10. doi:10.1016/j.jaci.2018.04.010
- Donaldson, G. C., et al. “Acute Exacerbations and Mortality in COPD.” Thorax, 65, no. 9 (2010): 769–774.
- Wedzicha, J. A., et al. “Exacerbations of Chronic Obstructive Pulmonary Disease: Epidemiology and Impact.” The Lancet Respiratory Medicine, 1, no. 1 (2013): 43–54.
- Seemungal, T. A., et al. “Effect of Exacerbation on Quality of Life in Patients with Chronic Obstructive Pulmonary Disease.” American Journal of Respiratory and Critical Care Medicine, 157, no. 5 (1998): 1418–1422.
- Kunisaki, K. M., et al. “Acute Exacerbations of COPD and Cardiovascular Risk.” Chest, 154, no. 4 (2018): 848–854.
Dette innholdet er ikke laget av NHIs redaksjon. NHI er opptatt av at skillet mellom redaksjonelt innhold og annonsørinnhold skal være tydelig gjennom god merking. Om du opplever at dette ikke stemmer, ta gjerne kontakt med oss.