Tilstand
Svangerskapspemfigoid
Sist oppdatert:
25. okt. 2024
Sammendrag
Definisjon:
Autoimmun sykdom med bulløst utslett hos gravide
Forekomst:
Insidens er 0,5 per million, det vil si 1-2 nye tilfeller per år i Norge
Symptomer:
Starter vanligvis som kløende urtikarialignende utslett på abdomen eller ekstremiteter. Utslettene utvider seg etter hvert
Funn:
Initiale kliniske funn er bullae periumbilikalt, ev. erytematøse papler, plakk, vesikler og store bullae
Diagnostikk:
Aktuell tilleggsundersøkelse er biopsi med histologi
Behandling:
Er ved lette tilfeller lokale steroider og antihistaminer. Ved alvorligere sykdom behandles ned systemisk kortison. Regelmessig fosterovervåkning på grunn av risiko for prematur fødsel og SGA
Kjerneopplysninger
Definisjon
- Tidligere kalt herpes gestationis
- Autoimmun sykdom med bulløst utslett hos gravide og forbundet med økt risiko for fosteret1-2
- Tilstanden ble tidligere ansett for å være en variant av dermatitis herpetiformis, men har en annen patofysiologi
Annonse
Forekomst
- Insidens 1 per 20.000 til 50.000 svangerskap
- Det vil si i 1-2 av 50-60.000 svangerskap, eller 1-2 tilfeller årlig i Norge
- Sykdommen er funnet å debutere i3
- Første trimester - 18%
- Andre trimester - 34%
- Tredje trimester - 34%
- Post partum - 14%
Etiologi og patogenese
- Patogenesen er ikke fullstendig kartlagt
- Det er genetisk assosiasjon til HLA-DR3 og HLA-DR4 hos mødre, og til HLA-DR2 hos fedre4
- Det primære stedet for autoimmunitet synes å være placenta
- Det ses avleiring av C3 i basalmembransonen og subepidermale bullae
- IgG finnes noe sjeldnere
- Sannsynligvis dannes det antistoffer på autoimmunt grunnlag mot placentalt og eget kutant basalmembranantigen - antistoffer rettet mot hemidesmosomale proteiner, oftest BP1805
Disponerende faktorer
- Svangerskap
- Tilstanden er også assosiert med trofoblastsykdommer
- Bruk av østrogen kan fremprovosere nye utbrudd
ICPC-2
- S99 Hud/underhud sykdom IKA
ICD-10
- O26.4 Herpes gestationis
Diagnosen
Diagnostiske kriterier
- Typisk klinikk og immunfluorescensundersøkelse
Differensialdiagnoser
- Polymorft svangerskapsutslett
- Urtikaria
- Dermatitis herpetiformis
- Erythema multiforme
- Pemfigus
- Bulløs pemfigoid
- Lichen ruber
- Kontakteksem
- Medikamentelle reaksjoner
- Svangerskapskolestase
- Svangerskapssrelatert atopisk dermatitt
- Pemfigus vulgaris
Sykehistorie
 NHI.no
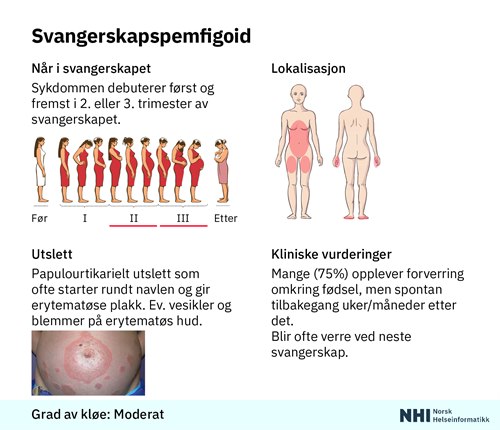
NHI.no- Sykdommen debuterer først og fremst i andre eller tredje trimester av svangerskapet
- Intens kløe kan forutgå utslettet
- Starter vanligvis som kløende papulourtikarielt utslett på abdomen, rundt navlen, med erytematøse plakk. Kan også starte på ekstremiteter
- Utslettet øker raskt i utbredelse, ofte over uker, til truncus, nates og ekstremiteter. Ansikt, hodebunn og slimhinner er som regel uten forandringer
- Etter hvert blir de erytematøse plakkene mer tydelig bulløse
- Mange (75%) opplever forverring omkring fødsel3, men tilstanden går så spontant tilbake etter uker til måneder
- Tilstanden kommer vanligvis tilbake ved senere svangerskap og er ofte verre
Kliniske funn
 Svangerskapspemfigoid
Svangerskapspemfigoid- Kan særlig i tidlig fase være vanskelig å skille fra polymorft svangerskapsutslett
- Ofte en periode med kløe og mindre, ikke bulløse elementer, før dannelse av typiske bullae
- Bullae opptrer ofte først periumbilikalt, og det kan forekomme erytematøse papler, plakk, vesikler og store bullae
- Senere affiseres spesielt hofteregion, håndflater og fotsåler, sjelden ansikt og munnslimhinner (20%)
Tilleggsundersøkelser i allmennpraksis
- Hudbiopsi ev.
- Forekomst av eosinofile granulocytter i subepidermale bullae ved vanlig lysmikroskopi
- Antistofftest6
- Det finnes en antistofftest (BP180 NC16A ELISA) som korrelerer med sykdomsaktiviteten og som er nyttig til å monitorere effekten av behandling
- Metoden er sensitiv og spesifikk for svangerskapspemfigoid
Andre undersøkelser
- Immunfluorescens viser typisk mønster med nedslag av C3 og eventuelt IgG (30%) i basalmembranregionen
- Immunfluorescens er negativ ved polymorft svangerskapsutslett
- Det ses ikke avleiring av IgA som ved dermatitis herpetiformis
Annonse
Når henvise
- Henvisning hudlege/hudavdeling ved mistanke om svangerskapspemfigoid
- Spesialistoppfølging med føtometri i siste del av svangerskapet
Terapi
Behandlingsmål
- Dempe sykdomsaktivitet og blemmedannelse, fremme tilheling av blemmer og erosjoner, lindre kløe
- Hindre komplikasjoner hos fosteret
Generelt om behandling
- Behandlingen har ikke blitt evaluert med randomiserte, kontrollerte studier fordi tilstanden er så sjelden
- Behandlingen baserer seg på klinisk erfaring og studier av bulløs pemfigoid7
Egenbehandling
- Fete fuktighetskremer kan redusere kløen3
Medikamentell behandling
- Ved lette tilfeller
- Holdes tilstanden i ro med lokale steroider og antihistaminer
- Ved bulladannelse og mer generalisert sykdom
- Kan forsøke potente lokale kortikosteroider, men det kan være nødvendig med systemiske steroider
- Doseringen er 25-75 mg prednisolon per dag, med rask dosereduksjon til 10 mg per dag som vedlikeholdsbehandling
- Det er ikke vist økt forekomst av misdannelser, men muligens økt risiko for fortidlig fødsel
- Ofte behov for forbigående doseøkning etter fødsel
- I alvorlige tilfeller suppleres med azatioprin eller annen immunosuppresjon
- Gruppe IV lokalt steroid (klobetasol, Dermovat®) er foreslått som kløestillende brukt på urtikarielle elementer4
- Sederende antihistamin kan benyttes som kløestillende medisin (Hydroksyzin, Atarax®)4
- Ved mangelfull respons på steroider kan plasmaferese forsøkes3
- Ved sykdomsaktivitet etter fødsel kan andre immunosuppressiva forsøkes3
Forløp, komplikasjoner og prognose
Forløp
- Vaginal fødsel og amming anbefales3
- Sykdommen er selvbegrensende og tilheler som regel uten arr
- Stor variasjon i sykdomsvarighet, fra uker til år. I en studie av 87 pasienter var median varighet av sykdommen 4 måneder8
- Tilstanden går ofte tilbake før fødselen, men hos 75% blusser den opp igjen postpartum
- Ved senere graviditet vil 95% få nytt sykdomsutbrudd, oftest tidligere i svangerskapet enn ved forrige utbrudd9 og med kraftigere sykdom3
Komplikasjoner
- Det er ikke påvist komplikasjoner hos mor
- Østrogenholdige prevensjonsmidler fører til nytt utbrudd hos anslagsvis 10-25% av kvinnene og er kontraindisert3
- Det er sannsynlig at progesteron-holdige prevensjonsmidler kan benyttes4
- For fosteret: Økt risiko for prematuritet og lav fødselvekt (small-for-gestational-age, SGA)1, 3
- I en retrospektiv undersøkelse av 61 kvinner med svangerskapspemfigoid var fødsel preterm hos 34% og SGA ble påvist hos 34%10
- 5-10% av barna har vesikulobulløse lesjoner på grunn av transplacentær overførsel av antistoffer. Dette helbredes spontant innen seks uker3
Prognose
- Hos de fleste går tilstanden spontant tilbake i løpet av uker til måneder etter fødselen
- Prognosen for fosteret er god1
Illustrasjoner
Bilder


Annonse
Plansjer eller tegninger

Referanser
- Pomeranz MK. Dermatoses of pregnancy. UpToDate, last updated Mar 29, 2017. UpToDate
- Huilaja L, Mäkikallio K, Tasanen K. Gestational pemphigoid. Orphanet J Rare Dis 2014; 9:136. PubMed
- Hjortø S, Skov L, Lykke JA. Obstetriske dermatoser. Ugeskr Læger 2014; 20 (176): 1883-7. pmid:V05130346
- Solberg SM, Tolaas E, Sviland L. En gravid kvinne med kløende utslett. Tidsskr Nor Legeforen 2008; 9: 1062-3. PubMed
- Huilaja L, Mäkikallio K, Tasanen K, Gestational pemphigoid. Orphanet J Rare Dis 2014;9: 136 PubMed
- Powell AM, Sakuma-Oyama Y, Oyama N, et al. Usefulness of BP180 NC16a enzyme-linked immunosorbent assay in the serodiagnosis of pemphigoid gestationis and in differentiating between pemphigoid gestationis and pruritic urticarial papules and plaques of pregnancy. Arch Dermatol 2005; 141:705. PubMed
- Kirtschig G, Middleton P, Bennett C, et al. Interventions for bullous pemphigoid. Cochrane Database Syst Rev 2010; :CD002292. Cochrane (DOI)
- Jenkins RE, Hern S, Black MM. Clinical features and management of 87 patients with pemfigoid gestationis. Clin Exp Dermatol 1999; 24: 255-9. PubMed
- Teran VA. Pemphigoid gestationis. Medscape, last updated Jun 02, 2017. emedicine.medscape.com
- Chi CC, Wang SH, Charles-Holmes R, et al. Pemphigoid gestationis: early onset and blister formation are associated with adverse pregnancy outcomes. Br J Dermatol 2009; 160: 1222. pmid:19298272 PubMed