Kronisk prostatitt - bekkensmertesyndrom
Kronisk prostatitt er en uklar tilstand med vedvarende smerter og ubehag fra urinveiene og skrittet. Det er uklart om symptomene skriver seg fra prostata. De færreste har en infeksjon.

Sist oppdatert:
6. feb. 2023
Innhold i artikkelen
Kronisk prostatitt eller bekkensmertesyndrom
Kronisk prostatitt eller kronisk bekkensmertesyndrom er symptomer som skriver seg fra urinveiene og de mannlige kjønnsorganene, og som ofte arter seg som vedvarende smerter eller ubehag i bekkenregionen. Tross bruken av begrepet "prostatitt" er det uklart i hvilken grad prostata er kilden til symptomene. Den alternative betegnelsen kronisk bekkensmertesyndrom hos menn illustrerer den usikkerheten som råder angående symptomenes opprinnelse - og de med bekkensmerter utgjør mer enn 90 prosent av prostatittgruppen.
Kroniske prostatitter inndeles på denne måten:
- I. Akutt bakteriell prostatitt
- II. Kronisk bakteriell prostatitt
- III. Kronisk ikke-bakteriell prostatitt eller bekkensmertesyndrom
- IV. Asymptomatisk inflammatorisk prostatitt (tilstand uten symptomer)
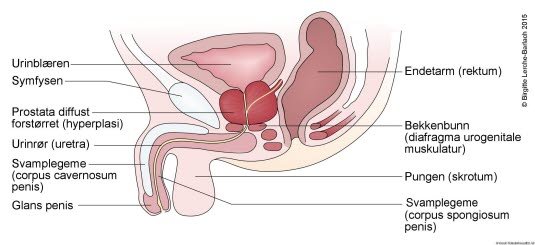
Kronisk prostatitt er en svært vanlig tilstand. Grenseoppgangen mot normale plager er vag. Studier finner at to til ti prosent av alle menn har tilstanden. Kronisk, ikke-bakteriell prostatitt eller kronisk bekkensmertesyndrom er den vanligste formen (90 prosent). Kronisk bakteriell prostatitt er sjelden og utgjør bare omtrent ti prosent av alle kroniske prostatitter. Problemet er mest fremtredende blant menn i 40-årene.
Årsaker
Årsaken til kronisk ikke-bakteriell prostatitt/kronisk bekkensmertesyndrom er ukjent. Selv om bakteriell infeksjon har blitt mistenkt, så er det sjelden at det påvises bakterier. Mange eksperter tror at den ikke-bakterielle prostatitten ikke skyldes noen infeksjon og kanskje heller ikke en inflammasjon (betennelse).
Psykologisk stress, som angst og bekymring for alvorlig sykdom, synes å være vanlig blant menn med disse symptomene og kan være bidragende faktorer. Flere studier tyder på at kronisk ikke-bakteriell prostatitt trolig ikke har noe med prostata å gjøre, men antakelig snarere hører til i gruppen av kroniske muskelsmerter.
Kronisk bakteriell prostatitt derimot forårsakes av ulike typer bakterier eller virus: vanlige tarmbakterier (E. coli), klamydia, mykoplasma, humant papilloma virus (HPV).
Kulde kan muligens være en utløsende årsak. Noen mener også at psykiske belastninger kan utløse plagene.
Symptomer
Det er vanskelig å skille pasienter med kronisk, ikke-bakteriell prostatitt eller bekkensmertesyndrom fra dem med kronisk bakteriell prostatitt. Men ofte har de med bakteriell prostatitt lavgradig feber.
Symptomene er varierende, og grensen mellom hva som er unormale og hva som er normale fenomen, er usikker. Pasienter som søker lege, har ofte en sykehistorie preget av langvarig forløp med episodiske forandringer. Hos eldre pasienter kan det være vanskelig å skille symptomene fra prostatismesymptomer (treg vannlating). En psykisk komponent er ofte tilstede; det er typisk at disse pasientene ofte foretrekker å late vannet i enerom. Det er økt samtidig forekomst av andre smertesyndromer som irritabel tarm, kronisk utmattelsessyndrom og fibromyalgi.
De vanligste symptomene er:
- Smerter lokalisert til mellomkjøttet (området mellom endetarmsåpningen og penis). De kan stråle til pungen, penis, lysken, ryggen eller magen.
- Smerter under og etter sædutløsning er svært vanlig (over 90 prosent)
- Vannlatingssymptomer som smerter ved vannlating, tømmingsproblemer, nattlig vannlating og plutselig trang til vannlating, eventuelt med urinlekkasje som resultat
- Utflod fra urinrøret og blodtilblandet sæd
- Kronisk prostatitt kan være forbundet med problemer med å utføre daglige aktiviteter, depresjon og nedsatt livskvalitet
- Kronisk prostatitt og bekkensmertesyndrom kan disponere for erektil dysfunksjon
Diagnosen
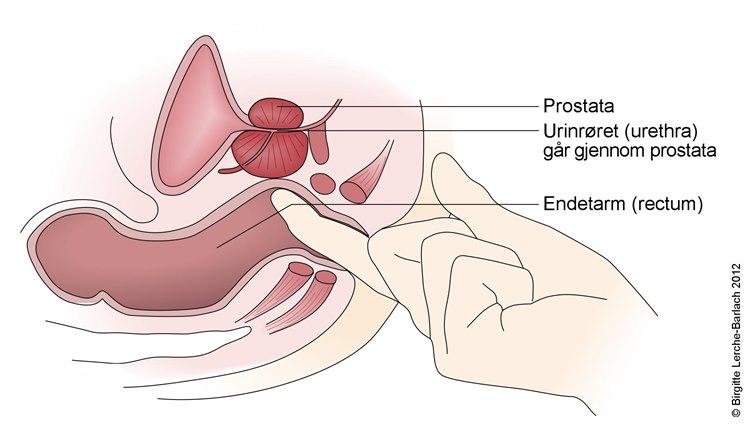 Undersøkelse av prostata
Undersøkelse av prostataSom oftest stilles diagnosen på grunnlag av en typisk sykehistorie, men funn ved legeundersøkelsen er også viktige. Prostata, pungen og lysken undersøkes grundig. Prostata undersøkes ved at legen fører en finger inn i endetarmen og kjenner på prostatakjertelen. I forbindelse med denne undersøkelsen kan prostata masseres, noe som fører til at noen dråper prostatavæske tømmer seg ut av urinrøret. Mikroskopisk undersøkelse av denne væsken kan brukes til å undersøke om det foreligger betennelsesreaksjon i prostata. Urinen undersøkes også på bakterier. En ultralydundersøkelse vil også kunne fremstille prostata, men det er bare unntaksvis behov for slik undersøkelse. Ved problemer med å tømme urinblæren, kan det være aktuelt å gjøre en noe mer omfattende utredning av urinrøret og urinblæren.
Resultatet av utredningen kan gi en av følgende diagnoser:
- Bakteriell prostatitt - det påvises bakterier
- Ikke-bakteriell prostatitt - det påvises betennelsesforandringer i væske som masseres ut fra prostata, men ikke bakterier
- Kronisk bekkensmertesyndrom - det påvises verken bakterier eller betennelsesforandringer. Om lag 90 prosent tilhører denne gruppen.
Behandling
Unngå avkjøling av underliv og føtter, langvarig sitting og sykling. Lokal varme demper lokale symptomer, for eksempel et varmt bad eller opphold i land med et varmt klima. Et aktivt seksualliv eller masturbasjon fremmer slimavgang fra prostata, og kan muligens bidra til å forebygge tendensen til prostatabetennelse. Regelmessig fysisk aktivitet, trening, er vist å ha en gunstig innvirkning på tilstanden. Dersom du opplever at visse livsstilsfaktorer forverrer tilstanden, bør du forsøke å unngå disse.
Kronisk prostatitt/bekkensmertesyndrom krever individualisert behandling. Tilstanden er godartet, men den kan innebære en vesentlig reduksjon i livskvalitet. De fleste behøver ingen aktiv behandling. Helbredende behandling finnes ikke, og det er ingen klar enighet mellom ekspertene om hvordan tilstanden skal behandles. Medikamenter av typen alfablokkere og antibiotika angis å være førstelinjebehandlingen, eventuelt gis de i kombinasjon. Behandlingstiden er lang, seks til ti uker, og effekten er usikker.
Kronisk bakteriell prostatitt behandles med antibiotika.
Forebygging. Jenter har siden 2009 blitt vaksinert mot HPV-infeksjon i barnevaksinasjonsprogrammet. Fra høsten 2018 har også guttene blitt tilbydd vaksine. Den vaksinen som benyttes, beskytter mot HPV-typene 16 og 18. Det finnes en alternativ vaksine som beskytter mot flere HPV-typer. Dersom HPV-infeksjon er underliggende årsak til kronisk prostatitt, kan slik vaksinasjon bidra til færre tilfeller på sikt.
Prognose
Forløpet er ofte svingende. Selv om tilstanden er vedvarende, er det allikevel kun de færreste som opplever en vesentlig reduksjon av livskvaliteten. Kronisk prostatitt er en ufarlig tilstand som i mange tilfeller går over av seg selv etter kortere eller lengre tid.
Vil du vite mer
Dette dokumentet er basert på det profesjonelle dokumentet Prostatitt, kronisk . Referanselisten for dette dokumentet vises nedenfor
- Pontari M. Chronic prostatitis and chronic pelvic pain syndrome. UpToDate, last updated Feb 09, 2022. UpToDate
- Sandhu J, VIncent HY. Recent advances in managing chronic prostatitis/chronic pelvic pain syndrome. F1000Res. 2017 Sep 25;6. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5615772/
- European Association of Urology. Urological Infections. Bacterial Prostatitis. Site visited 06.02.2023. uroweb.org
- Suskind AM, Berry SH, Ewing BA, Elliott MN, Suttorp MJ, Clemens JQ. The prevalence and overlap of interstitial cystitis/bladder pain syndrome and chronic prostatitis/chronic pelvic pain syndrome in men: results of the RAND Interstitial Cystitis Epidemiology male study. J Urol. 2013;189(1):141–145.
- Mody L, Krein SL, Saint S, et al. A targeted infection prevention intervention in nursing home residents with indwelling devices: a randomized clinical trial published correction appears in JAMA Intern Med. 2015 Jul;175(7):1247. JAMA Intern Med. 2015;175(5):714-723. PubMed
- Sharp VJ, Takacs EB, Powell CR. Prostatitis: diagnosis and treatment. Am Fam Physician. 2010;82(4):397–406.
- Cai T, Wagenlehner FME, Mondaini N, et al. Effect of human papillomavirus and Chlamydia trachomatis co-infection on sperm quality in young heterosexual men with chronic prostatitis-related symptoms. BJU Int. 2013 May 23. doi:10.1111/bju.12244 DOI
- Meyrier A, Fekete T. Chronic bacterial prostatitis. UpToDate, last updated Jan 05, 2023. UpToDate
- Rodríguez MA, Afari N, Buchwald DS, National Institute of Diabetes and Digestive and Kidney Diseases Working Group on Urological Chronic Pelvic Pain. Evidence for overlap between urological and nonurological unexplained clinical conditions. J Urol 2009; 182:2123. PubMed
- Holt JD, Garrett WA, McCurry TK, Teichman JMH. Common questions about chronic prostatitis. Am Fam Physician. 2016 Feb 15;93(4):290-296. .
- Rees J, Abrahams M, Doble A, Cooper A; Prostatitis Expert Reference Group (PERG). Diagnosis and treatment of chronic bacterial prostatitis and chronic prostatitis/chronic pelvic pain syndrome: a consensus guideline. BJU Int. 2015;116(4):509–525.
- Magistro G, Wagenlehner FM, Grabe M, et al Contemporary Management of Chronic Prostatitis/Chronic Pelvic Pain Syndrome. Eur Urol. 2016 Feb;69(2):286-97. Epub 2015 Sep 26. pmid: 26411805 PubMed
- Zhang R, et al. Physical activity and chronic prostatitis/chronic pelvic pain syndrome. Med Sci Sports Exerc. 2015;47(4):757–764.
- Anothaisintawee T, Attia J, Nickel JC, et al. Management of chronic prostatitis/chronic pelvic pain syndrome: a systematic review and network meta-analysis. JAMA 2011; 305:78. Journal of the American Medical Association
- Perletti G, Marras E, Wagenlehner FME, Magri V. Antimicrobial therapy for chronic bacterial prostatitis. Cochrane Database of Systematic Reviews 2013, Issue 8. Art. No.: CD009071. DOI: 10.1002/14651858.CD009071.pub2. DOI
- Franco JVA, Tirapegui FI, Turk T, Garrote V, Vietto V. Non-pharmacological interventions for treating chronic prostatitis/chronic pelvic pain syndrome (Protocol). Cochrane Database of Systematic Reviews 2017, Issue 2. Art. No.: CD012551. DOI: 10.1002/14651858.CD012551. The Cochrane Library