Overaktiv blære
En overaktiv urinblære er karakterisert ved brått innsettende og sterk vannlatingstrang, med eller uten samtidig urinlekkasje, og hyppig vannlating og behov for å tisse om natten.

Sist oppdatert:
17. feb. 2025
Overaktiv blære
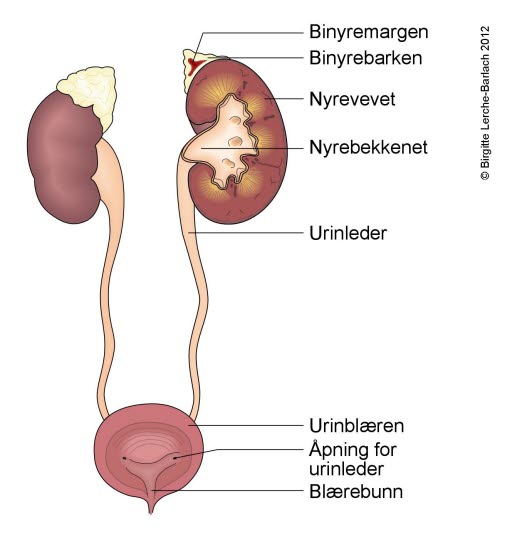
Overaktiv urinblære er karakterisert ved sterk og brå vannlatingstrang, og hyppig vannlating med små volum dag og natt. Noen har også urinlekkasje. Definisjonen forutsetter at infeksjoner og andre underliggende sykdommer er utelukket. Tilstanden rammer både unge og eldre, og den kan i de fleste tilfeller håndteres av allmennlegen.
Overaktiv blære er et hyppig problem. Det er funnet at ca. 20% av befolkningen kan oppleve slike plager, noe hyppigere hos kvinner enn hos menn. Forekomsten øker med alderen . Vannlatningsplager er vanlig, og det er ikke noe skarpt skille mellom plager og sykdom. Det er heller ikke klare retningslinjer for når det er behov for behandling.
Årsak
Symptomene på overaktiv blære tilskrives unormalt kraftige nervesignaler fra urinblæren. Normalt skal behov for tømning melde seg når urinblæren begynner å bli full, men hos pasienter med overaktiv blære skjer dette når blæren bare er delvis fylt. Hvorfor dette skjer, vet vi ikke. Det er lansert teorier om både kroppslige og psykiske årsaker. Blant annet ser vi at hjerneskader (f.eks. etter hjerneslag, MS eller Parkinsons sykdom) kan forårsake overaktiv blære.
Symptomer
Det dominerende problemet er brått innsettende og sterk vannlatingstrang og hyppig vannlating. Det kan dreier seg om 8-10 eller flere tømninger i løpet av dagen og kanskje 1-2 toalettbesøk om natta. Urinlekkasje er et problem for noen, men ikke for alle. Typisk er lekkasjen slik at pasienten ikke klarer å holde på vannet i forbindelse med sterk vannlatingstrang, han eller hun rekker ikke tidsnok frem til toalettet.
Overaktiv blære er en tilstand som kan forringe livskvaliteten og bli psykisk belastende. Mange unnlater å søke lege fordi de føler forlegenhet, eller tror problemet ikke lar seg behandle.
Diagnostikk
Diagnosen stilles i de fleste tilfeller på grunnlag av sykehistorien og utelukkelse av andre mulige forklaringer, blant annet ved gynekologisk undersøkelse hos kvinner, undersøkelse av prostata hos menn og urinundersøkelse. Det er nyttig for legen om du registerer alle vannlatingene dine, helst over minst to døgn. Til det kan du bruke dette vannlatingsskjemaet (miksjonsliste) .
Tilleggsundersøkelser er som oftest unødvendige, men ved uklarhet om diagnosen kan det være aktuelt å gjøre såkalte urodynamiske undersøkelser som tester urinblærens funksjon.
De aller fleste pasienter kan utredes og behandles av allmennlegen. Men ved usikkerhet om diagnosen eller ved dårlig virkning av behandling, kan det være aktuelt å henvise til spesialist i urinveissykdommer (urolog) eller kvinnesykdommer (gynekolog). Ved noen sykehus finnes såkalte uroterapeuter. De har spesialkunnskap i håndtering av urinveislidelser og kan gi god hjelp med råd og behandling.
Behandling
Målet med behandlingen er å dempe symptomene. For mange pasienter er informasjon om tilstanden tilstrekkelig, og annen behandling kan unngås. Men mange plages mye, og ønsker behandling. Sammen med legen må du vurdere behovet for behandling i forhold til effekt og bivirkninger. Det finnes ingen kort kur, og de fleste vil ha behov for langvarig behandling.
Egenbehandling
Den enkleste og i mange tilfeller eneste behandlingen som behøves, er blæretrening. Det innebærer at du øver opp blæren til "å holde ut lenger" før du må på toalettet. Du kan lage ditt eget treningsprogram der du litt om litt forlenger tiden til neste toalettbesøk, begynn gjerne med 15 minutter. Når vannlatningstrangen melder seg, knip igjen og forsøk å vente 15 minutter før du går til toalettet. Dersom dette går fint kan du neste dag forsøke å øke til 20 minutter - o.s.v. Slik kan urinblæren venne seg til å romme større urinvolum. Pasienter med urinlekkasje kan også ha nytte av bekkenbunnstrening.
Det er uklart om det er nyttig å redusere væskemengend, drikker du mindre må du oftest sjeldnere på toalettet men på samme tid blir det vanskelig for blæren å venne seg til større mengde urin før den varsler at du må late vannet. Det har sannsynligvis effekt å redusere inntak av koffein og alkohol.
Medikamentell behandling
Det finnes to grupper medikamenter som i studier er vist å ha god symptomlindrende effekt. Det er vanlig å forsøke en såkalt beta3-stimulator først, og muskarinreseptor-antagonister som andre valg.
Begge medikamentgruppene fører til at blærens toleranse for å fylles opp blir bedre, og anfallene med sterk vannlatningstrang blir sjeldnere og/eller mildere.
Den første medikamentgruppen (beta-3-stimulatorer) kan øke blodtrykket, og skal derfor ikke brukes av personer med høyt blodtrykk eller sviktende hjerte.
Den andre gruppen har omtrent den samme effekten på vannlatningen, men er mer beheftet med bivirkninger, vanligst er tørr munn, og ev. tørre øyne, forstoppelse, og spesielt hos eldre menn en viss risiko for at det blir full stopp i vannlatningen.
For begge medikamentgruppene er det viktig å være oppmerksom på eventuelle bivirkninger, og stanse behandlingen ved plagsomme bivirkninger.
Effekten på vannlatningsplagene kan komme langsomt, ofte med gradvis bedring i løpet av mange uker. Det anbefales regelmessig kontroll hos lege, og en gradvis justering av medisinene inntil effekt oppnås. Noen ganger kan det være aktuelt å skifte medisin, eller eventuelt å kombinere to ulike medisiner.
Aller best behandlingseffekten oppnås med en kombinasjon av blæretrening og medikamentell behandling. Dersom man ikke kommer til målet finnes det også andre behandlingsmuligheter. Hos noen har elektrostimulering effekt, og innsprøyting av botulinum-toksin (botox) i blæra kan også ha effekt.
Tilstanden er hos de fleste kronisk, men kan holdes godt under kontroll med behandling. Overaktiv blære er plagsomt, men ikke farlig.
Vil du vite mer
Dette dokumentet er basert på det profesjonelle dokumentet Overaktiv blære . Referanselisten for dette dokumentet vises nedenfor
- Hunskår S. Behandling av overaktiv blære-syndrom. Tidsskr Nor Lægeforen 2005; 125: 2029-30. PubMed
- Abrams P, Cardozo L, Khoury S et al, red. Incontinence. 5rd International Consultation on Incontinence. 5 utg. Plymouth: Health Publication, 2013.
- European Association of Urology. Non-Oncology Guidelines. Nettside besøkt 14.02.2025. uroweb.org
- Norsk urologisk forenings anbefalinger for allmennleger. Overaktiv urinblære. Versjon mai 2018. Siden lest 26.02.2021. www.legeforeningen.no
- Lavelle JP, Karram M. Overactive bladder. Am J Med 2006; 19(3 Suppl 1): 1-2. www.amjmed.com
- Lavelle JP, Karram M, Chu FM, et al. Management of incontinence for family practice physicians. Am J Med 2006; 19(3 Suppl 1): 37-40. PMID: 16483867 PubMed
- Chu FM, Dmochowski R. Pathophysiology of overactive bladder. Am J Med 2006; 119(3 Suppl 1): 3-8. PMID: 16483862 PubMed
- Erdem N, Chu FM. Management of overactive bladder and urge urinary incontinence in the elderly patient. Am J Med 2006; 119(3 Suppl 1): 29-36. PMID: 16483866 PubMed
- Cui Y, Zong H, Yang C, et al. The efficacy and safety of mirabegron in treating OAB: a systematic review and meta-analysis of phase III trials. Int Urol Nephrol. 2014 ;46(1):275-84. doi: 10.1007/s11255-013-0509-9. DOI
- Yeowell G, Smith P, Nazir J, et al. Real-world persistence and adherence to oral antimuscarinics and mirabegron in patients with overactive bladder (OAB): a systematic literature review. BMJ Open. 2018. PMID: 30467131 PubMed
- Kelleher C, Hakimi Z, Zur R et al. Efficacy and Tolerability of Mirabegron Compared with Antimuscarinic Monotherapy or Combination Therapies for Overactive Bladder: A Systematic Review and Network Meta-analysis. Eur Urol. 2018 Sep;74(3):324-333. Epub 2018 Apr 23. PMID: 29699858. PubMed
- Nabi G, Cody JD, Ellis G, Hay-Smith J, Herbison GP. Anticholinergic drugs versus placebo for overactive bladder syndrome in adults. Cochrane Database of Systematic Reviews 2006, Issue 4. Art. No.: CD003781. DOI: 10.1002/14651858.CD003781.pub2. DOI
- Rai BP, Cody JD, Alhasso A, Stewart L. Anticholinergic drugs versus non‐drug active therapies for non‐neurogenic overactive bladder syndrome in adults. Cochrane Database of Systematic Reviews 2012, Issue 12. Art. No.: CD003193. DOI: 10.1002/14651858.CD003193.pub4. Accessed 22 February 2021. The Cochrane Library
- Madhuvrata P, Cody JD, Ellis G, Herbison GP, Hay‐Smith EJC. Which anticholinergic drug for overactive bladder symptoms in adults. Cochrane Database of Systematic Reviews 2012, Issue 1. Art. No.: CD005429. DOI: 10.1002/14651858.CD005429.pub2. Accessed 26 February 2021. The Cochrane Library
- Wagg A, Khullar V, Marschall-Kehrel D, et al. Flexible-dose fesoterodine in elderly adults with overactive bladder: results of the randomized, double-blind, placebo-controlled study of fesoterodine in an aging population trial. J Am Geriatr Soc 2013 Feb; 61(2): 185-93. PubMed
- Abrams P, Cardozo L, Khoury S et al, red. Incontinence. 3rd International Consultation on Incontinence. 3 utg. Plymouth: Health Publication, 2005.
- Stewart F, Gameiro LF, El Dib R, Gameiro MO, Kapoor A, Amaro JL. Electrical stimulation with non‐implanted electrodes for overactive bladder in adults. Cochrane Database of Systematic Reviews 2016, Issue 12. Art. No.: CD010098. DOI: 10.1002/14651858.CD010098.pub4. Accessed 26 February 2021. The Cochrane Library
- White N, Iglesia CB. Overactive Bladder. Obstet Gynecol Clin North Am. 2016 Mar;43(1):59-68. PMID: 26880508 PubMed
- Duthie JB, Vincent M, Herbison GP, Wilson DI, Wilson D. Botulinum toxin injections for adults with overactive bladder syndrome. Cochrane Database of Systematic Reviews 2011, Issue 12. Art. No.: CD005493. DOI: 10.1002/14651858.CD005493.pub3. Accessed 26 February 2021. The Cochrane Library
- Leng WW, Morrisroe SN. Sacral nerve stimulation for the overactive bladder. Urol Clin North Am 2006; 33: 491-501. PubMed