Kjønnsvorter
Kjønnsvorter er små utvekster på eller rundt kjønnsorganer eller endetarm. Kjønnsvorter smitter ved seksuell omgang, hovedsakelig samleie, men kan også smitte via intim hudkontakt.

Sist oppdatert:
8. nov. 2024
Hva er kjønnsvorter (kondylomer)?
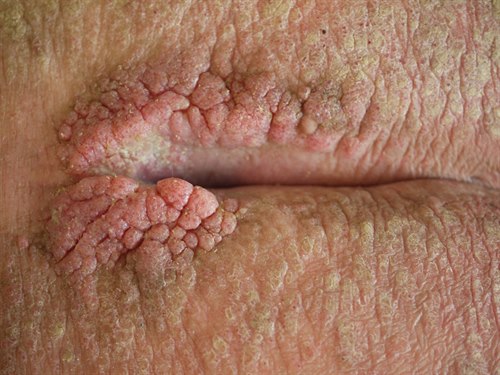 Kondylomer. Foto: dermnetnz.org
Kondylomer. Foto: dermnetnz.orgKjønnsvorter, også kalt kondylomer, er små utvekster lokalisert på eller rundt kjønnsorganer eller endetarm. Utvekstene er vanligvis ca. 1-5 mm i diameter. Kjønnsvorter kan være blomkålsaktige, knuteformede eller flate av utseende. Oftest hudfarget, eventuelt hvite eller pigmenterte. Kjønnsvorter kan sitte rundt endetarmsåpningen eller i endetarmen, rundt skjedeinngangen, i skjeden, i urinrøret eller på livmorhalsen. Hos menn finner vi de oftest på penis-skaft eller forhud, sjelden på penishodet. Man kan ha alt fra en enkeltstående vorte til store vorteansamlinger. Noen ganger er de tettpakket som "brosten".
Kjønnsvorter er en hyppig forekommende tilstand. Det er beregnet at 10 prosent av alle menn og kvinner får kjønnsvorter før 45 års alder.
Årsaker
Tilstanden skyldes en infeksjon i huden med et virus som kalles humant papillomavirus (HPV). HPV stimulerer hudens overflateceller til å dele seg, og dermed oppstår vorter som fortykkelser i huden. Tiden fra viruset smitter til symptomene opptrer, er vanligvis mellom en og seks måneder, men den kan også være lenger.
HPV overføres ved seksuell omgang, hovedsakelig samleie, men kan også smitte via intim hudkontakt. Kjønnsvorter er veldig smittsomt, opptil 65 prosent av seksuelle kontakter utvikler infeksjon. De fleste som smittes får ikke synlige kjønnsvorter. Hud og slimhinner med sår eller skader er mer mottakelig for smitte. Kjønnsvorter i og rundt endetarmen kan være et resultat av analsex, men de finnes også hos personer som ikke har analsex.
Innvendige vorter kan påvises ved gynekologisk undersøkelse eller ved rektoskopi, som er en undersøkelse der man fører et rør (skop) inn for å se på slimhinnen i endetarmen.
Det finnes mange typer HPV, og kondylomer skyldes hos mer enn 90 prosent typene 6 eller 11. Disse HPV-typene er ikke forbundet med celleforandringer eller kreft på livmorhalsen.
Behandling
Sykdommen kan forebygges til en viss grad ved å bruke kondom ved samleie. Men viruset smitter ved hud mot hud-kontakt og kan derfor også smitte utenfor kondomets beskyttelse. Viruset kan også smitte fra fingre til genitalområdet.
Hos de fleste vil kjønnsvortene forsvinne av seg selv innen 1 år.
Ved medikamentell behandling brukes oftest podofyllotoksin. Dette stoffet hemmer celledelingen til hudcellene, og ved bruk av dette vil vortene som regel forsvinne etter hvert. Man kan selv pensle dette stoffet på vortene morgen og kveld i tre dager. Deretter skal man ta pause i fire dager, og så eventuelt gjenta prosedyren. Vorter i endetarmen, skjeden eller urinrøret skal ikke pensles fordi toksinet skader slimhinnen i disse områdene. Gravide skal heller ikke bruke stoffet.
Et annet alternativ er imikvimod som har omtrent like god effekt som podofyllotoksin. Imikvimod påføres tre ganger hver uke. Behandlingen kan gjentas i inntil fire måneder. Det er viktig å lese bruksanvisningen og følge den nøye. Alle lokalbehandlingene kan føre til rødhet og irritasjon, kløe og eventuelt smerte. Gravide skal heller ikke bruke dette stoffet.
Store vorter og vorter som er vanskelige å behandle, kan frysebehandles, opereres, eller brennes vekk. Frysebehandling må ofte gjentas flere ganger.
Behandlingen hjelper ikke alltid. Studier har vist at opp til 75-90 prosent blir kvitt vortene med den behandlingen som blir gitt.
Vaksine
I 2009 ble det innført vaksine mot HPV i barnevaksinasjonsprogrammet for jenter i 7. klasse. Fra høsten 2018 fikk også gutter i samme alder tilbud om HPV-vaksine i barnevaksinasjonsprogrammet. Vaksinen som gis beskytter mot HPV-typene 16 og 18. Disse typene er de viktigste årsakene til celleforandringer og kreft på livmorhalsen. I tillegg beskytter vaksinene både jenter og gutter mot følgende krefttyper:
- Endetarms- og anuskreft
- Kreft i munn og svelg
- Kreft i skjede og ytre kjønnsorganer
- Kreft på penis
En vaksine som forebygger kjønnsvorter i tillegg til å beskytte mot kreft er tilgjengelig i Norge. Denne vaksinen beskytter mot flere typer HPV enn vaksinen som gis i barnevaksinasjonsprogrammet. HPV-typene 6 og 11 er årsaken til 90 prosent av alle kjønnsvorter. Les mer om HPV-vaksiner her.
Prognose
Kjønnsvorter blir oftest bra av seg selv, men det kan ta opp til 1 år, noen ganger lenger tid. Effekten av behandling er god i første omgang, men det er fare for tilbakefall. Dette kan skyldes ufullstendig fjerning eller ny smitte.
Det er ingen direkte sammenheng mellom kjønnsvorter og kreft på livmorhalsen siden det er forskjellige virustyper som forårsaker tilstandene. Men kvinner som er smittet med HPV 6 og 11, kan også være smittet av andre HPV-typer. Det er med andre ord mulig å få kreft på livmorhalsen på grunn av HPV selv om kjønnsvorter er behandlet og fjernet. Husk derfor å ta den rutinemessige livmorhalsprøven hvert 5. år (Livmorhalsprogrammet ), som alle kvinner får tilbud om fra og med det året de fyller 25 år.
Dette dokumentet er basert på det profesjonelle dokumentet Kondylomer . Referanselisten for dette dokumentet vises nedenfor
- Folkehelseinstituttet. Humant papillomavirus (HPV), genitale infeksjoner – håndbok for helsepersonell. Smittevernhåndboka. Oslo: Folkehelseinstituttet; sist oppdatert 09.07.2024. Siden besøkt 06.11.2024 www.fhi.no
- Kombe AJ, Li B, Zahid A, et al. Epidemiology and Burden of Human Papillomavirus and Related Diseases, Molecular Pathogenesis, and Vaccine Evaluation. Front Public Health. 2021 Jan 20;8:552028. PMID: 33553082 PubMed
- Kjaer SK, Tran TN, Sparen P, et al. The burden of genital warts: a study of nearly 70,000 women from the general female population in the 4 Nordic countries. J Infect Dis 2007; 196 (10): 1447. pmid:18008222 PubMed
- Chow EPF, Carter A, Vickers T, et al. Effect on genital warts in Australian female and heterosexual male individuals after introduction of the national human papillomavirus gender-neutral vaccination programme: an analysis of national sentinel surveillance data from 2004–18. Lancet Infect Dis 2021. pmid:34339639 PubMed
- Nugent D, Apoola A, Coleman H, et al. British association for sexual health and HIV national guideline for the management of anogenital warts in adults (2024). Int J STD AIDS. 2024 Jun;35(7):498-509. PMID: 38456387 PubMed
- Workowski KA, Bachmann LH, Chan PA, et al. Sexually Transmitted Infections Treatment Guidelines, 2021. MMWR Recomm Rep. 2021;70(4):1-187. pmid: 34292926 PubMed
- Burchell AN, Coutlée F, Tellier PP, et al. Genital transmission of human papillomavirus in recently formed heterosexual couples. J Infect Dis. 2011 Dec 1;204(11):1723-9. PMID: 21984739 PubMed
- Garland SM, Steben M, Sings HL, et al. Natural history of genital warts: analysis of the placebo arm of 2 randomized phase III trials of a quadrivalent human papillomavirus (types 6, 11, 16, and 18) vaccine. J Infect Dis. 2009 Mar 15;199(6):805-14. PMID: 19199546 PubMed
- Patel H, Wagner M, Singhal P, Kothari S. Systematic review of the incidence and prevalence of genital warts. BMC Infect Dis. 2013 Jan 25;13:39. PMID: 23347441 PubMed
- Gilson R, Nugent D, Werner RN, et al. 2019 IUSTI-Europe guideline for the management of anogenital warts. J Eur Acad Dermatol Venereol. 2020 Aug;34(8):1644-1653. PMID: 32735077 PubMed
- eHåndbok. Kondylomer/Anogenitale vorter - diagnose og behandling ved Olafiaklinikken. Oslo Universitetssykehus. Siden besøkt 06.112024 ehandboken.ous-hf.no
- eMetodebok for seksuell helse. HPV – kondylomer og cervixdysplasi. Oslo: Sex og samfunn, sist revidert 2022. Siden lest 06.11.2024 emetodebok.no
- Relis. Lokalbehandling av kjønnsvorter ved graviditet. RELIS database 2016; spm.nr. 6152, RELIS Midt-Norge relis.no
- Grillo-Ardila CFAngel-Muller ESalazar-Diaz LC. Imiquimod for anogenital warts in non-immunocompromised adults. Cochrane Database Syst Rev. 2014 Nov 1;11:CD010389. Cochrane (DOI)
- Fairley CK, Hocking JS, Gurrin LC, et al. Rapid decline in presentations for genital warts after the implementation of a national quadrivalent human papillomavirus vaccination program for young women. Sex Transm Infect 2009; : PMID: 19837728. PubMed