Spinalbedøvelse
Spinalbedøvelse, spinalanestesi, er en bedøvelsesform som innebærer at bedøvelsen sprøytes inn i ryggmargskanalen, spinalrommet.

Sist oppdatert:
12. mai 2022
Hva er spinalbedøvelse?
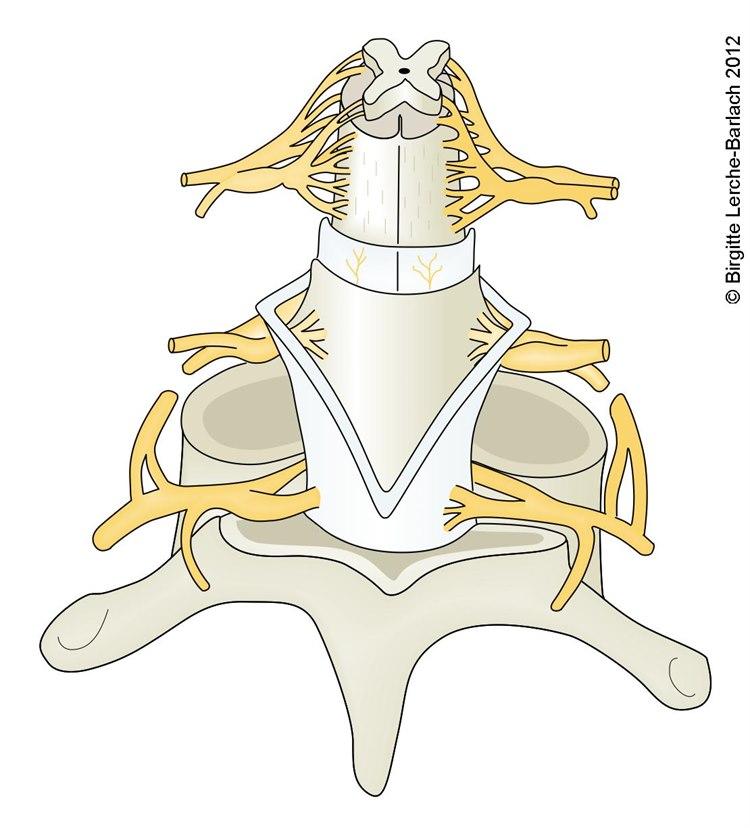
Ryggen består av en lang søyle med beinvirvler (ryggvirvlene). Gjennom hver ryggvirvel er det et hull på cirka 2 cm i diameter. Fra hjernen og ned til lenderyggen går ryggmargen gjennom disse hullene. I åpenrommet mellom to ryggvirvler, der den ene virvelen ligger oppå den andre, går det ut to nerverøtter - en på høyre og en på venstre side. Slik går det ut parvise nerverøtter mellom hver av ryggvirvlene i ryggen.
Ryggmargen ligger "badet i" ryggmargsvæske (cerebrospinalvæske). Ryggmargsvæsken befinner seg på innsiden av en hinne (dura) som omhyller ryggmargen og spinalvæsken. Forenklet kan en si at dura er en sekk (ryggmargskanalen) som er fylt av ryggmargen og ryggmargsvæsken. Innholdet i sekken betegnes spinalrommet.

Ved spinalbedøvelse stikker man således en nål gjennom huden og inn i ryggen i midtlinjen mellom to nabovirvler i lenderyggen (se video). Nålen stikkes gjennom dura og inn i spinalrommet, og bedøvelsen sprøytes inn.
Bedøvelsesmidlet
Forskjellige blandinger av medikamenter kan komponeres for å oppnå spesielle effekter som er gunstige ved de ulike inngrepene. Det er dessuten viktig at pasienter som får slik bedøvelse, ikke er i underskudd på væske. Derfor får du som regel væsketilførsel direkte i blodet (intravenøst) både før, under og etter inngrepet. Spinalbedøvelsen består av ett bedøvelsesmiddel eller en blanding av flere legemidler. Det som sprøytes inn, blander seg med spinalvæsken. Virkningen oppstår ved at nerverøttene og delvis ryggmargen bedøves.
Når anvendes spinalbedøvelse?
Metoden anvendes ved operasjoner på underkroppen og når det er ønskelig at pasienten er ved bevissthet under operasjonen, og det ikke er hensiktsmessig å bruke narkose. I sjeldne tilfeller ved en alvorlig smertetilstand ved langtkommen kreftsykdom brukes spinalbedøvelse gitt kontinuerlig ved hjelp av et spinalkateter og smertepumpe. Spinalbedøvelse anvendes også ved fødsler.
Fordeler
Ved å bedøve bare den delen av kroppen der det kirurgiske inngrepet foregår, vil forekomsten av komplikasjoner og plager etter operasjonen reduseres. Det gjelder f.eks. redusert blodtap ved hoftekirurgi eller prostatakirurgi, færre blodpropp-komplikasjoner, mindre forstyrrelser av lungefunksjonen, mindre svekkelse av kroppens forsvarsverk mot infeksjoner (immunapparatet), raskere gjenvinning av tarmfunksjonen og kortere tilfriskningstid.
For at kirurgen skal få gode arbeidsvilkår, er det viktig at muskulaturen din er avspent under inngrepet. Ved vanlig narkose får du derfor et muskelavslappende middel. Men ved spinalbedøvelse er muskelavslappingen vanligvis utmerket, slik at tillegg av muskelavslappende midler er unødvendig. Gjennom riktig valg av bedøvelsesmiddel kan muskelkraft og berøringssans være godt bevart, noe som gjør metoden velegnet til fødselsbedøvelse.
Ulemper
Det hender at metoden gir utilstrekkelig bedøvelse. Lavt blodtrykk kan oppstå, men forhindres ved bruk av væske intravenøst og ved bruk av medikamenter. Siden spinalbedøvelse ikke inneholder noe beroligende stoff, er det ofte nødvendig å gi et beroligende middel i tillegg. Dette gjør at mange sover under inngrepet. Pasienter som er svært engstelige og behøver mye beroligende middel, er mindre egnet for denne typen bedøvelse. Bedøvelsen har begrenset varighet. Det er mulig å la et kateter bli liggende igjen i spinalkanalen, slik at det kan gis "påfyll" med bedøvelse under operasjonen. Et slikt inneliggende kateter representerer imidlertid en betydelig infeksjonsrisiko og blir sjelden benyttet.
Barn
Spinalbedøvelse kan benyttes også på barn, særlig små barn.
Hvor raskt virker bedøvelsen?
Det avhenger litt av hvilken medikamentblanding du får. Men vanligvis kommer virkningen raskt og etter noen minutter er du klar for operasjon eller fødsel. Varigheten er 1-3 timer. Vanligvis benyttes ikke spinalbedøvelse dersom operasjonen antas å vare lengre enn 3-4 timer.
Bivirkninger
Bivirkninger er forholdsvis sjeldne, og de er vanligvis ufarlige.
- Lavt blodtrykk er dog ganske vanlig og behandles gjerne med at du legges med bena opp, og det gis væske intravenøst. Ved større blodtrykksfall brukes medisiner mot lavt blodtrykk.
- Kontrollen over urinblæren er blokkert. Siden du gjerne får mye væsketilførsel, er det ofte nødvendig å legge inn et kateter i urinblæren din.
- Kvalme og brekninger kan forekomme ved innledningen av bedøvelsen.
- Kløe er ikke uvanlig ved bruk av sterke smertestillende middel (opiat) spinalt.
"Spinalhodepine" kan forekomme etter spinal- eller epiduralbedøvelse. Hodepinen er typisk stillingsavhengig, det vil si at den blir verre dersom du setter deg opp, og den gir seg når du ligger flatt. Yngre pasienter, spesielt kvinner, er mest utsatte. De fleste tilfeller av spinalhodepine går over av seg selv i løpet av 1-3 uker ved hjelp av smertestillende og tilstrekkelig væskeinntak. Lettere symptomer behandles med smertestillende medisin som inneholder koffein, men ved uttalte eller langvarige symptomer kan det bli aktuelt å sprøyte litt av ditt eget blod inn i ryggkanalen (epiduralrommet). Prosedyren kalles en "blodlapp". Behandlingen er effektiv og nesten alle pasienter blir kurert umiddelbart etter at blodet er gitt inne i epiduralrommet. Man tror årsaken til hodepinen skyldes en liten rift i hjernehinnen slik at det siver ut cerebrospinalvæske. Når man setter inn litt blod i dette hullet, dannes det et koagel (man kan tenke seg det som et lite plaster) og lekkasjen stopper opp. Hodepinen gir seg da etter noen få minutter.
Komplikasjoner
Blodansamling (hematom) i ryggmargskanalen kan en sjelden gang oppstå. Det skjer først og fremst hos pasienter med uttalt blødningstendens - og slike pasienter skal ikke ha spinalbedøvelse. Infeksjoner kan forekomme ved bruk av spinalkateter. Risikoen øker dersom kateteret blir liggende lenge inne. Nøye oppfølging og kontroll er derfor påkrevd etter spinalbedøvelse slik at man tidlig kan påvise eventuelle komplikasjoner.
Hva er forskjellen på epidural- og spinalbedøvelse?
Både epidural og spinal nerveblokkering innebærer plassering av en nål i korsryggen. Ved epidural tres et lite plastrør (kateter) gjennom nålen før nålen trekkes ut. Medisiner som lokalbedøvelse og/eller narkotiske midler injiseres deretter via spinalnålen eller epiduralkateteret.
Epidural smertestilling eller bedøvelse innebærer injeksjon av medisiner i "epiduralrommet." Fordi medisinen må krysse membranen (dura mater) som omgir ryggmargen før den når nervene som skal bedøves, tar det vanligvis omtrent 10-15 minutter før smertelindring oppstår. Plasseringen av et kateter under innsetting muliggjør kontinuerlig infusjon av smertestillende medisiner under det kirurgiske inngrepet eller fødselen og for tillegg av sterkere medisiner om nødvendig.
Spinal smertestilling eller bedøvelse innebærer injeksjon av medisiner i væsken (cerebrospinalvæske) som bader ryggmargen. Spinalnåler er mye tynnere enn epiduralnåler, og spinaldoser er mindre enn epiduraldoser. Varigheten av smertelindring er imidlertid begrenset (ca. 1-2 timer) fordi det ikke er noe kateter og derfor ingen kontinuerlig infusjon.
Vil du vite mere?
- Bedøvelse, en oversikt
- Epiduralbedøvelse
- Spørreskjema for pasienter som skal ha anestesi
- Epidural- og spinalanestesi - for helsepersonell
Illustrasjoner
- Spinalbedøvelse - video
Dette dokumentet er basert på det profesjonelle dokumentet Anestesi, epidural og spinal . Referanselisten for dette dokumentet vises nedenfor
- DeLeon AM, Wong CA. Spinal anesthesia: Technique. UpToDate, last updated Apr 05, 2022. UpToDate
- Chawla J. Epidural nerve block. Medscape, last updated Oct 09, 2017. emedicine.medscape.com
- Ituk U, Wong CA. Epidural and combined spinal-epidural anesthesia: Techniques. UpToDate, last updated Jan 23, 2019. UpToDate
- van Lier F, van der Geest PJ, Hoeks SE, van Gestel YR, Hol JW, Sin DD, et al. Epidural analgesia is associated with improved health outcomes of surgical patients with chronic obstructive pulmonary disease. Anesthesiology. 2011 Aug. 115(2):315-21.
- Fowler SJ, Symons J, Sabato S, Myles PS. Epidural analgesia compared with peripheral nerve blockade after major knee surgery: a systematic review and meta-analysis of randomized trials. Br J Anaesth. 2008 Feb. 100(2):154-64.
- Datta S, Everett CR, Trescot AM, Schultz DM, Adlaka R, Abdi S, et al. An updated systematic review of the diagnostic utility of selective nerve root blocks. Pain Physician. 2007 Jan. 10(1):113-28.
- Guay J, Choi P, Suresh S, et al. Neuraxial blockade for the prevention of postoperative mortality and major morbidity: an overview of Cochrane systematic reviews. Cochrane Database Syst Rev. 2014. The Cochrane Library
- Pöpping DM, Elia N, Marret E, Remy C, Tramèr MR, Protective effects of epidural analgesia on pulmonary complications after abdominal and thoracic surgery: a meta-analysis.. Arch Surg. 2008;143: 990. PubMed
- Shi WZ, Miao YL, Yakoob MY, et al. Recovery of gastrointestinal function with thoracic epidural vs. systemic analgesia following gastrointestinal surgery. Acta Anaesthesiol Scand 2014;58: 923 PubMed
- Jöhr M. Regional anaesthesia in neonates, infants and children: an educational review. Eur J Anaesthesiol. 2015;32(5):289-297. PubMed
- Longbottom J, Clegg I, Bhatia K. Should ultrasound of the spine be mandatory before performing a lumbar central neuraxial block? Br J Hosp Med (Lond) 2014; 75:178. PubMed
- Amini N, Kim Y, Hyder O, et al. A nationwide analysis of the use and outcomes of perioperative epidural analgesia in patients undergoing hepatic and pancreatic surgery. Am J Surg. 2015;210(3):483-491. PubMed
- Oslo Universitetssykehus. Fagprosedyrer. Epiduralanalgesi ved postoperativ/akutt smertebehandling. Oslo: Oslo Universitetssykehus; 2016. Siden besøkt mai 2018.