Gallesteinsykdom
Gallestein dannes i galleblæra. Hos 80 prosent medfører dette ingen problemer, men for de resterende kan det føre til gallesteinsanfall og komplikasjoner som betennelse i galleblæra.

Sist oppdatert:
1. juni 2023
Hva er gallesteinsykdom?
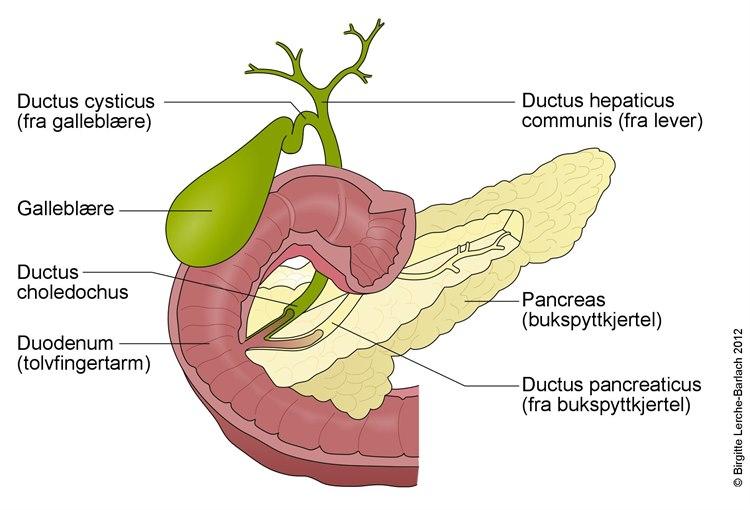
Gallesteinsykdom er en sykdom som skyldes stein i galleblæra eller gallegangene. Gallestein kan gi anfall av milde til kraftige smerter i øvre høyre del av magen, eventuelt med utstråling til ryggen og gjerne opp til høyre skulder. Pasienten har vanskelig for å sitte eller holde seg i ro under anfallet, og pasienten er som regel kvalm. Smertene kommer ofte etter måltid, og de varer i opptil flere timer. Vanligvis er anfallet over i løpet av én til seks timer.
Pasienter med akutt kolecystitt, betennelse i galleblæra, har foruten smerter også feber og redusert allmenntilstand.
Ved tilstopping av gallegangen kan det etter hvert utvikle seg gulsott (gulfarging av huden), avføringen blir lys/hvit og urinen mørk.
Animasjon av gallestein
Gallestein er tre ganger vanligere blant kvinner enn blant menn. Fem prosent av alle 25-åringer har stein i galleblæra, mens forekomsten er 40 prosent blant 75-åringer. Bare cirka hver femte person av disse har symptomgivende sykdom, det vil si at 80 prosent av alle med gallestein er uten symptomer, og bare et fåtall av disse vil senere utvikle gallesteinsykdom.
Årsaker

Galle dannes i leveren. Derfra fraktes den via galleganger til galleblæra, hvor den lagres. Derfra tømmes den ut av galleblæra i forbindelse med måltid, via utførselsganger for galle og ut i tynntarmen. Gallen er nødvendig for nedbryting og opptak av fettpartikler i tynntarmen. Når konsentrasjonen av enkelte stoffer i gallen øker, kan gallesalter felles ut og danne små steiner inne i galleblæren.
Steinene kan hindre avløpet av galle fra galleblæra til tynntarmen. Steiner kan kile seg fast ved utgangen fra galleblæra, i gallegangen ut fra galleblæra (ductus cysticus), i hovedgallegangen (ductus choledochus) eller ved åpningen fra hovedgallegangen til tynntarmen (ampullen, papilla Vateri).
Etter et måltid vil galleblæra normalt trekke seg sammen for å bringe galle til tynntarmen. Dersom stein hindrer gallestrømmen, vil muskulatur i gallegangsveggen forsøke å "melke" steinen ut av gallegangen og over til tarmen. Dette gir smerter og medfører utvidelse av gallegangen.
Ved en eventuell tilstopping av gallegangen vil gallepigment samles opp i organismen ettersom det ikke kan skilles ut med avføringen. Dette fører til at man får gulsott, lys avføring og mørk urin.
Du er ekstra utsatt for å danne gallestein ved: Fedme, graviditet, tilstander med økt ødeleggelse av røde blodlegemer, diabetes, tilstander med nedsatt opptak av gallesyre, økt kolesterol i blodet. Selv om risikoen for å få gallestein er økt under svangerskapet, normaliserer tilstanden seg for de aller fleste etter fødselen - gallesteinene forsvinner!
Diagnosen
Sykehistorien er som regel typisk, og den gir mistanke om diagnosen. Mistanken om gallestein styrkes når det foreligger risikofaktorer som kvinne, fedme, positiv familiehistorie, bruk av disponerende medikamenter, sykdom i nedre del av tynntarmen, graviditet eller diabetes.
Symptomgivende gallesteiner gir anfall med smerter i øvre høyre del av magen, eventuelt med utstråling til ryggen og høyre skulder. Pasienten føler trang til å bevege seg, og tilstanden er ofte ledsaget av kvalme og brekninger. Smertene opptrer hyppigst om natten. De kommer ofte etter måltid - ikke bare etter fettrike måltid - og anfallet varer gjerne én til flere timer, opptil 24 timer. Anfallenes intensitet varierer fra mild til kraftig. Smertene er ikke kolikkaktige, men de begynner svakt og stiger gradvis i intensitet til et mer eller mindre konstant nivå over 30-60 minutter. Deretter er de konstante fra én og noen ganger opptil seks timer og avtar langsomt. Kortere varighet enn 30 minutter taler mot gallestein. Varighet utover seks timer tyder på en komplikasjon, oftest akutt betennelse i galleblæren (kolecystitt).
Legeundersøkelse under et anfall gir funn som styrker mistanken om diagnosen. Feber tyder på betennelse.
Så fremt det ikke foreligger betennelse eller blokkering av gallegangen, vil blodprøver vanligvis være helt normale. Ved betennelse vil blodsenkning, CRP og antall hvite blodlegemer i blodet være økt. Ved blokkering av gallegangen vil blodprøver vise nedsatt leverfunksjon og forhøyede verdier av stoffer som skilles ut via gallegangene (bilirubin, alkalisk fosfatase, gamma-GT).

ERCP gjøres i noen tilfeller der det er steiner i gallegangen. Det er en endoskopisk undersøkelse der skopet føres ned gjennom hals, spiserør og magesekk og inn i tolvfingertarmen. Ved hjelp av et tynt plastkateter som føres ut gjennom tuppen av skopet, kan man finne åpningen til gallegangen og føre kateteret inn i gallegangen. Der kan det sprøytes kontrast inn i gallegangen, og det tas røntgenbilder av gallegangen, eventuelt også utførselsgangen til bukspyttkjertelen. Prosedyren kan også brukes til å snitte i gallegangsåpningen slik at steiner i gallegangen lettere kan tømme seg i tarmen.
Ultralyd er den sikreste, minst plagsomme og mest kostnadseffektive bildeundersøkelsen. Den diagnostiske presisjonen er hos en trenet undersøker over 90 prosent. Stein i gallegangen kan være vanskelige å se. Ultralydundersøkelse gjør det mulig å undersøke andre naboorganer samtidig. Ved betennelse i galleveiene (kolangitt) kan man se utvidete galleveier.
Behandling
Hensikten med behandlingen er å forebygge og behandle anfall. Det er flere ting du selv kan gjøre for å bedre situasjonen:
- Unngå store måltider. De utløser lett anfall
- Du bør også forsøke å redusere eventuell overvekt
- Unngå fettrike måltider
Gallestensanfall er vanligvis svært smertefulle. Til å behandle anfall brukes sterke medisiner som må forordnes av - eller settes av (sprøyte) - lege. Betennelsesdempende medisin (NSAIDs) er vanligvis førstevalget. Legen kan også bruke opiat, som er et morfinliknende stoff. Medikamenter som demper tendensen til kramper i galleblæren, kan også benyttes.
Akutt betennelse av galleblæra behandles med antibiotika. Antibiotika er medikamenter som dreper bakterier.
Det er også aktuelt med kirurgisk behandling av sykdommen. Dette anbefales nesten alle som har gjentatte anfall med gallesteinsmerter, fordi det reduserer faren for nye anfall og komplikasjoner. Ved akutt galleblærebetennelse anbefales også operasjon, enten straks eller etter noen måneder.
Det finnes to hovedmåter ved operativ behandling: Tradisjonell åpen kirurgi eller kikkhullskirurgi. Sammenlignende studier mellom de to metodene viser at kikkhullskirurgi gir kortere innleggelse, kortere rekonvalesens, færre alvorlige komplikasjoner. Derfor foretrekkes kikkhullskirurgi i de fleste tilfeller.
Animasjon om fjerning av galleblæren
Steiner i gallegangen kan fjernes ved ERCP, jfr. ovenfor. Ved denne undersøkelsen vil man via et rør (endoskop) som føres inn gjennom munnen, ned spiserøret, inn i magesekken og ned i tolvfingertarmen kunne nå inn til gallegangen. Det kan være aktuelt å utføre en slik undersøkelse før en operasjon, men den kan også gjøres som eneste behandling. Det lages da et snitt i åpningen der gallegangen tømmer seg i tolvfingertarmen. Åpningen kan være trang og ved å vide den ut øker det muligheten for at gallestein i gallegangen kan passere ut av gallegangenm og problemet kan være løst.
Prognosen
Når gallestein har gitt symptomer, er risikoen for nye anfall høy. Symptomgivende gallestein vil i løpet av 10-20 år ha gitt komplikasjoner (se nedenfor) hos 25-50 prosent av pasientene som ikke får fjernet galleblæra.
Komplikasjoner som kan opptre som følge av gallesteinsykdom, er:
- Betennelse i galleblæra (kolecystitt)
- Galleopphopning med gulsott
- Betennelse i gallegangen med overføring av bakterier til blodet (kolangitt)
- Betennelse i bukspyttkjertelen (pankreatitt), noe som tilsier tidlig kirurgisk eller endoskopisk behandling
Etter fjerning av galleblæra reduseres plagene og faren for komplikasjoner betydelig.
Vil du vite mer
Dette dokumentet er basert på det profesjonelle dokumentet Gallesteinsykdom . Referanselisten for dette dokumentet vises nedenfor
- European Association for the Study of the Liver (EASL). EASL clinical practice guidelines on the prevention, diagnosis and treatment of gallstones. J Hepatol. 2016 Jul;65(1):146-81. PubMed
- Shaffer E. Cholelithiasis. BMJ Best Practice, last updated 28 Oct 2020. bestpractice.bmj.com
- Haldestam I, Kullman E, Borch K. Incidence and potential risk factors for gallstone disease in a generla population sample. Br J Surg 2009; 96: 1315-22. PubMed
- Wittenburg H. Hereditary liver disease: gallstones. Best Pract Res Clin Gastroenterol. 2010;24(5):747–756.
- Portincasa P, Ciaula AD, Bonfrate L, Wang DQ. Therapy of gallstone disease: what it was, what it is, what it will be. World J Gastrointest Pharmacol Ther. 2012;3(2):7–20.
- Stinton LM, Shaffer EA. Epidemiology of gallbladder disease: cholelithiasis and cancer. Gut Liver 2012;6:172-187. PubMed
- Sun H, Tang H, Jiang S, et al. Gender and metabolic differences of gallstone diseases. World J Gastroenterol 2009;15:1886-1891. PubMed
- Shabanzadeh DM, Sørensen LT, Jørgensen T. Determinants for gallstone formation - a new data cohort study and a systematic review with meta-analysis. Scand J Gastroenterol 2016. pmid: 27232657 PubMed
- Ross M, Brown M, McLaughlin K, et al. Emergency physician-performed ultrasound to diagnose cholelithiasis: a systematic review. Acad Emerg Med 2011;18:227-235. PubMed
- Samuelsen PJ, Nordmo E. Valg av opioid for akutte, sterke smerter på legevakt. Utposten 2012; 1: 38-9. PubMed
- Bisgaard T, Klarlund Pedersen B, Zenius Jespersen, N. Galdestenssygdom. Lægehåndbogen, sist faglig oppdatert 24.10.2022.
- Shabanzadeh DM, Christensen DW, Ewertsen C, et al. National clinical practice guidelines for the treatment of symptomatic gallstone disease: 2021 recommendations from the Danish Surgical Society. Scand J Surg 2022;111: 11-30. PubMed
- Larsen SS, Schulze S, Bisgaard T, Non-radiographic intraoperative fluorescent cholangiography is feasible. Dan Med J 2014;61: A4891 PubMed
- Dasari BV, Tan CJ, Gurusamy KS, et al. Surgical versus endoscopic treatment of bile duct stones. Cochrane Database Syst Rev. 2013 Dec 12;(12):CD003327. Cochrane (DOI)
- Tazuma S, Unno M, Igarashi Y, et al. Evidence-based clinical practice guidelines for cholelithiasis 2016. J Gastroenterol. 2017 Mar. 52 (3):276-300.
- Zakko SF, Chopra S, Grover S. Nonsurgical treatment of gallstones. UpToDate, last updated Sep 06, 2017. www.uptodate.com
- Nielsen LB, Harboe KM, Bardram L, Cholecystectomy for the elderly: no hesitation for otherwise healthy patients.. Surg Endosc 2014;28: 171-7. PubMed
- Schmidt M, Dumot JA, Søreide O et al. Diagnosis and management of gallbladder calculus disease. Scand J Gastroenterol. 2012; 47:1257-65. PubMed
- Semenisina G, Rosenberg J, Gögenur I. Laparoskopisk subtotal kolecystektomi ved kompliceret galdestenssygdom. Ugeskr Læger 2010; 172: 2168. Ugeskrift for Læger
- Aspevik RK, Irtun Ø. Plager før og etter kolecystektomi. Tidsskr Nor Lægeforen 2005; 125: 1333-5. PubMed
- Bisgaard T. Sygemelding og rekonvalescens efter laparoskopisk kolecystektomi?. Ugeskr Læger 2005; 167: 2627-9. PubMed
- Gurusamy KS, Davidson C, Gluud C, et al. Early versus delayed laparoscopic cholecystectomy for people with acute cholecystitis. Cochrane Database Syst Rev. 2013 Jun 30;(6):CD005440. Cochrane (DOI)
- Feo CV, Sortini D, Ragazzi R, De Palma M, Liboni A. Randomized clinical trial of the effect of preoperative dexamethasone on nausea and vomiting after laparoscopic cholecystectomy. Br J Surg 2006; 93: 295-9. PubMed
- Bisgaard T. Smertebehandling ved laparoskopisk kolecystektomi. Ugeskr Læger 2005; 167: 2629-32. PubMed
- Vege SS. Management of acute pancreatitis. UpToDate, last updated Mar 09, 2020. UpToDate
- Ainsworth AP, Svendsen LB, Rutinemæssig endoskopisk retrograd kolangiopankreatikografi kan ikke anbefales ved galdestenspankreatitis. Ugeskrift for Læger 2009;171: 2566-8 PubMed
- Helsedirektoratet. Antibiotika i sykehus. Nasjonal faglig retningslinje for bruk av antibiotika i sykehus. Sist oppdatert: 01.03.2022. helsedirektoratet.no
- Bodmer M, Brauchli YB, Krähenbühl S, Jick SS, Meier CR. Statin use and risk of gallstone disease followed by cholecystectomy. JAMA 2009; 302: 2001-7. PubMed
- Haal S, Guman MSS, Boerlage TCC et al. Ursodeoxycholic acid for the prevention of symptomatic gallstone disease after bariatric surgery (UPGRADE): a multicentre, double-blind, randomised, placebo-controlled superiority trial. Lancet Gastroenterol Hepatol. 2021 Dec;6(12):993-1001. Epub 2021 Oct 27. PMID: 34715031. PubMed
- Shabanzadeh DM, Sørensen LT, Jørgensen T. A prediction rule for risk stratification of incidentally discovered gallstones: Results from a large cohort study. Gastroenterology 2016; 150:156-67. PMID: 26375367 PubMed
- Brazzelli M, Cruickshank M, Kilonzo M, et al. Clinical effectiveness and cost-effectiveness of cholecystectomy compared with observation/conservative management for preventing recurrent symptoms and complications in adults presenting with uncomplicated symptomatic gallstones or cholecystitis: a systematic review and economic evaluation. Health Technol Assess. 2014 ;18(55):1-101, v-vi. doi: 10.3310/hta18550 DOI
- Bahram M, Gaballa G. The value of pre-operative magnetic resonance cholangiopancreatography (MRCP) in management of patients with gall stones. Int J Surg 2010;8:342-345. PubMed
- Abraham S, Rivero HG, Erlikh IV, et al. Surgical and nonsurgical management of gallstones. Am Fam Physician. 2014 May 15;89(10):795-802. .