Barneleddgikt, oversikt
Barneleddgikt, juvenil idiopatisk artritt, er en sykdom hos barn og unge under 16 år som gir hovne, betente, stive og smertefulle ledd.

Sist oppdatert:
2. feb. 2022
Hva er barneleddgikt?
Barneleddgikt defineres som vedvarende betennelse, artritt, i ett eller flere ledd i mer enn 6 uker, med debut før fylte 16 år og der andre årsaker er utelukket. På fagspråket betegnes tilstanden juvenil idiopatisk artritt.
Mange pasienter har varierende sykdomsforløp med periodevis inaktiv sykdom eller langvarige gode perioder (remisjon). Tidlig diagnose og behandling er viktig for å unngå leddskader, vekstforstyrrelser, bløtvevs-deformiteter og øyekomplikasjoner.
Omtrent 140 barn får diagnosen barneleddgikt i Norge årlig. 5 prosent av alle leddgikttilfeller starter i barnealderen. Sykdommen opptrer sjelden før 6 måneders alder. Det er dobbelt så mange jenter som gutter som får sykdommen.
Inndeling av barneleddgikt
Fåleddstype (oligoartikulær/pauciartikulær)
Oligo betyr få, og artikulær har med ledd å gjøre. Leddgikt kalles oligoartikulær dersom det er færre enn 5 ledd som er angrepet når sykdommen begynner. Dette er den vanligste formen for barneleddgikt og utgjør 50-60 prosent. Det er mest små barn i 3-4 års alderen som får denne sykdommen, og de fleste er jenter.
Sykdommen kan forbli oligoartikulær (persisterende oligoartritt), men den kan også utvikle seg til å bli polyartikulær (utvidet oligoartritt). Tilstanden kan ytterligere inndeles i forhold til alder ved debut, hvilke ledd som er involvert, funn av ANA-antistoffer, øyebetennelse (uveitt).
Flerleddstype (polyartikulær)
Poly betyr flere, og ved polyartikulær barneleddgikt er det fem eller flere ledd som er angrepet når sykdommen begynner. Dette er den typen barneleddgikt som ligner mest på den voksne formen av leddgikt (revmatoid artritt). Sykdommen er vanligst i 10-15 års alder, og forekommer hyppigst hos jenter. Den utgjør 20-35 prosent av alle tilfellene.
Gruppen deles i de som har eller ikke har revmatoid faktor (RF, revmatoid faktor, antistoff i blodprøve). Fem eller flere ledd er angrepet de første 6 månedene, og RF er negativ. Fem eller flere ledd er angrepet de første 6 månedene, og RF er positiv (to eller flere prøver) - denne siste gruppen utgjør 4-10 prosent.
Systemisk type
Ved systemisk barneleddgikt er leddsmerter bare ett av mange mulige problemer. Svært mange organer i kroppen kan bli angrepet. Dette er den mest alvorlige av de tre typene barneleddgikt, men også den som er minst vanlig - utgjør færre enn 5 prosent. Forekomsten av systemisk barneleddgikt er fallende.
Det foreligger artritt i etter eller flere ledd - og ett eller flere av følgende symptomer: Feber, utslett, generell lymfeknutesvulst, forstørret lever og milt. Feber kan komme før leddene blir betente. Denne gruppen kan deles opp ytterligere undergrupper basert på alder ved debut, varighet og mønster av artritt og eventuell påvisning av antistoffer. Denne artrittypen skiller seg fra de andre og krever annen behandling.
Andre typer barneleddgikt
Det har lenge vært kjent at det finnes undergrupper til overnevnte tre hovedtyper barneleddgikt og at mange barn ikke passer inn i overnevnte inndeling. Viktige forhold som arvelighet, utløsende faktorer og respons på behandling ble tidligere oversett. Dessuten, barneleddgikt er noe ganske annet enn leddgikt som debuterer i voksen alder. Av disse grunner valgte ekspertene på verdensbasis å definere nye undergrupper i tillegg til de gamle:
Entesitt-relatert artritt. Tilstanden betegner barn med artritt og betennelser i senefester (entesitter) med minst to av følgende: Aktuell eller tidligere ømhet over IS-ledd (leddene i overgangen mellom rygg og bekken), HLA B27 positive (blodprøve), positiv familiehistorie, debut hos gutt etter 6 års alder, akutt fremre øyebetennelse (uveitt), tidligere diagnostisert ankyloserende spondylitt, ulcerøs kolitt eller Crohns sykdom eller Reiters syndrom (reaktiv artritt). Det er uklart hvilken andel denne tilstanden utgjør, og det er den vanskeligste gruppen å klassifisere.
Psoriasisartritt. Det foreligger artritt og psoriasis - eller: Artritt og ett eller flere av følgende: daktylitt (betennelse i fingre eller tær), negleforandringer, negler som løsner (onykolyse), eller familiemedlem med psoriasis. Denne gruppen utgjør 5 prosent.
Årsak
I likhet med den voksne formen for leddgikt, revmatoid artritt, er årsaken til barneleddgikt ukjent. Vi vet mye om hva som skjer i kroppen når sykdommen først har begynt, men ikke hvorfor den starter. Mange forskere tror at sykdommen skyldes en kombinasjon av flere ting, i likhet med den voksne formen (se årsaker til leddgikt). Den vanligste teorien går ut på at personer som får leddgikt, har bestemte gener som disponerer for sykdommen. Når de utsettes for en bestemt type infeksjon med virus eller bakterie, vil immunforsvaret i kroppen ved en feiltagelse sette igang et angrep mot kroppens egne ledd. Sykdommer som oppstår på denne måten, kalles autoimmune.
Det forekommer mange misoppfatninger om årsakene til barneleddgikt, og endel foreldre får skyldfølelse når barnet deres får sykdommen. Vi vet imidlertid med stor sikkerhet at kosthold, klima, skader, sykdommer under svangerskapet og fødselsskader ikke har noen som helst sammenheng med barneleddgikt.
Symptomer
De ulike typene barneleddgikt arter seg forskjellig. Noen symptomer er imidlertid like. Ved alle formene er det vanlig med hevelse, smerte og stivhet i ledd. Stivheten er oftest verst om morgenen, på slutten av dagen, og etter perioder uten bevegelse. Symptomene kommer og går; enkelte perioder kan være helt uten plager, mens andre perioder preges av betydelig forverring. Ofte blir barna irritable, og de beskytter leddene ved å nekte å gå, ved å hinke eller unngå å bruke leddet. Barn som får leddgikt mens de vokser, vil ofte få forsinket vekst. Andre symptomer er spesielle for de enkelte typene barneleddgikt.


Fåleddstype barneleddgikt
Som nevnt omfatter denne typen barneleddgikt færre enn fem ledd. Ofte er det bare ett ledd som er angrepet i begynnelsen, vanligvis kneet. Andre ledd som ofte angripes av denne sykdommen, er ankler, albuer, kjeveledd, fingre og nakke. Hofteleddet er sjelden involvert. Plagene opptrer vanligvis ikke i de samme leddene på begge sider av kroppen. Disse barna er utsatt for å få bestemte øyebetennelser (kalt iritt, iridocyclitt og uveitt), som ikke alltid gir symptomer. Øyebetennelsene kan likevel være skadelige, og barna skal ha øyeundersøkelse flere ganger årlig.
Flerleddstype barneleddgikt
Polyartikulær barneleddgikt ligner mye på voksenleddgikt. Fem eller flere ledd er angrepet og vanligvis er dette de samme leddene på begge sider av kroppen. De leddene som oftest blir betente, er fingerledd, kneledd og hofteledd, nakke og kjeve. Små knuter under huden (revmatiske noduli) er vanlige.
Systemisk type barneleddgikt
Ved denne formen for leddgikt er det vanligvis andre symptomer enn leddsmertene som dominerer. De fleste har febertokter flere ganger daglig, med feber omkring 40 grader. Ofte får barna et rødrosa utslett som kommer og går. De er preget av sykdommen, med trøtthet, magesmerter og dårlig matlyst. En rekke indre organer kan bli angrepet, og rask medisinsk behandling er viktig.
Diagnosen
Barneleddgikt kan ofte være vanskelig å påvise i tidlig fase. Det er mange ulike sykdommer som gir de samme symptomene (smertefulle, stive ledd), og det finnes ingen blodprøver eller røntgenundersøkelser som kan fastslå tilstanden. De fleste undersøkelser blir gjort for å utelukke at plagene skyldes andre alvorlige sykdommer.
Behandling

De viktigste målene i behandling av barneleddgikt er å lindre smerte, bedre bevegelighet, og å gi barnet mulighet til å vokse og utvikle seg normalt. For å unngå ettervirkninger av sykdommen er det svært viktig at barnet får god og riktig behandling. Dette krever tett og langvarig oppfølging i samarbeid med lege og andre helsearbeidere, som fysioterapeut og ergoterapeut.
Behandlingen avhenger av hvilken type barneleddgikt det er snakk om. Ved fåleddstypen er det ofte tilstrekkelig å bruke svake medisiner kalt NSAIDs. NSAIDs virker smertestillende og demper betennelsen og er trygge å bruke for barn. Ved flerleddstype og systemisk type barneleddgikt vil det ofte være nødvendig å bruke flere medisiner i tillegg til NSAIDs. Blant de mest brukte er et stoff som kalles metotreksat. Innsprøyting av stoffer kalt kortikosteroider rett inn i leddene kan også være effektivt. Det er sjelden nødvendig å bruke de sterkeste medisinene som benyttes ved voksenleddgikt.
De senere årene har en ny gruppe medisiner kommet på markedet, såkalte biologiske preparater. Disse kan være aktuelle ved dårlig respons på annen behandling.
I tillegg til medisinsk behandling er det viktig at barna får regelmessig fysioterapi for å forhindre tilstivning av leddene. Ergoterapeuter kan bidra med hjelpemidler som støttebandasjer, leddbeskyttere og utstyr som gjør daglige aktiviteter lettere. En sjelden gang kan det også bli behov for kirurgisk behandling, dersom barnet har sterke smerter og det er fare for at ledd kan bli ødelagt av sykdommen.
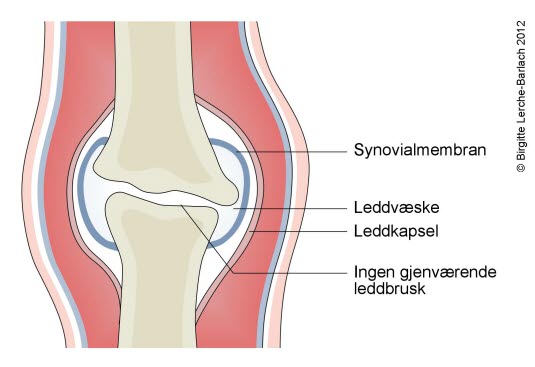 Brusken er helt borte. Leddhodet er deformert. Ingen aktiv betennelse av synovialhinnen
Brusken er helt borte. Leddhodet er deformert. Ingen aktiv betennelse av synovialhinnenPrognose
I begynnelsen av forløpet er det vanskelig å forutsi hvordan sykdommen kommer til å utvikle seg. Spesielt de første årene kan plagene være svært varierende. Enkelte kan bli helt friske i løpet av måneder, mens andre blir mer og mer plaget. Etterhvert går sykdommen vanligvis over i en mer stabil fase.
Generelt er utsiktene ved barneleddgikt relativt gode. Mange blir helt kvitt sykdommen. Enkelte vil oppleve perioder gjennom voksenlivet der de plages med stivhet og smerter i enkelte ledd, men for de aller fleste blir problemene mye mindre enn hos dem som har voksenleddgikt.
Utsiktene varierer for de enkelte typene barneleddgikt. Blant dem som har fåleddstypen, vil 70-90 prosent bli fullstendig friske uten ettervirkninger. De som har polyartikulær eller systemisk barneleddgikt har noe større risiko for å få plager senere.
Pasientorganisasjon
Dette dokumentet er basert på det profesjonelle dokumentet Barneleddgikt . Referanselisten for dette dokumentet vises nedenfor
- Petty RE, Southwood TR, Manners P, et al. International League of Associations for Rheumatology classification of juvenile idiopathic arthritis: second revision, Edmonton, 2001. J Rheumatol 2004; 31: 390-2. PMID: 14760812 PubMed
- Clinch J. Juvenile idiopathic arthritis. BMJ Best Practice, last reviewed 2 Jan 2022. bestpractice.bmj.com
- Songstad NT, Tylleskär K, Rygg M. Juvenil idiopatisk artritt - JIA. Generell veileder i pediatri. Norsk barnelgeforening. Revidert 2009.-
- Horton DB, Scott FI, Haynes K, et al. Antibiotic Exposure and Juvenile Idiopathic Arthritis: A Case–Control Study. Pedatrics 2015. doi:10.1542/peds.2015-0036 DOI
- Saurenmann RK, Levin AV, Feldman BM, et al. Prevalence, risk factors, and outcome of uveitis in juvenile idiopathic arthritis: a long-term followup study. Arthritis Rheum 2007; 56:647. PubMed
- Takken T, van der Net JJ, Helders PPJM. Methotrexate for treating juvenile idiopathic arthritis. Cochrane Database of Systematic Reviews 2001, Issue 4. Art. No.: CD003129. DOI: 10.1002/14651858.CD003129. DOI
- Foell D, Wulffraat N, Wedderburn LR, et al. Methotrexate withdrawal at 6 vs 12 months in juvenile idiopathic arthritis in remission: a randomized clinical trial. JAMA 2010; 303: 1266-73. Journal of the American Medical Association
- Lovell DJ, Ruperto N, Goodman S et al. Adalimumab with or without methotrexate in juvenile rheumatoid arthritis. N Engl J Med 2008; 359: 810-20. New England Journal of Medicine
- Lovell DJ, Reiff A, Ilowite NT, et al. Safety and efficacy of up to eight years of continuous etanercept therapy in patients with juvenile rheumatoid arthritis. Arthritis Rheum 2008; 58: 1496-504. pmid:18438876 PubMed
- Cimaz R, Maioli G, Calabrese G. Current and emerging biologics for the treatment of juvenile idiopathic arthritis. Expert Opin Biol Ther. 2020;20(7):725-740. PubMed
- Ilowite N, Porras O, Reiff A, et al. Anakinra in the treatment of polyarticular-course juvenile rheumatoid arthritis: safety and preliminary efficacy results of a randomized multicenter study. Clin Rheumatol 2009; 28: 129-37. pmid:18766426 PubMed
- Schoels MM, van der Heijde D, Breedveld FC, et al. Blocking the effects of interleukin-6 in rheumatoid arthritis and other inflammatory rheumatic diseases: systematic literature review and meta-analysis informing a consensus statement. Ann Rheum Dis 2013; 72: 583-9. pmid:23144446 PubMed
- Ruperto N, Lovell DJ, Li T, et al. Abatacept improves health-related quality of life, pain, sleep quality, and daily participation in subjects with juvenile idiopathic arthritis. Arthritis Care Res (Hobroken) 2010; 62: 1541-51. pmid:20597110 PubMed
- M F Silva J, Ladomenou F, Carpenter B, et al. Allogeneic hematopoietic stem cell transplantation for severe, refractory juvenile idiopathic arthritis. Blood Adv. 2018;2(7):777-786. PubMed
- Guzman J, Oen K, Tucker LB, et al. The outcomes of juvenile idiopathic arthritis in children managed with contemporary treatments: results from the ReACCh-Out cohort. Ann Rheum Dis. 2014. doi: 10.1136/annrheumdis-2014-205372 DOI
- Ravelli A, Martini A. Juvenile idiopathic arthritis. Lancet 2007; 369: 767-78. pmid:17336654 PubMed
- Wallace CA, Giannini EH, Spalding SJ, et al. Clinically inactive disease in a cohort of children with new-onset polyarticular juvenile idiopathic arthritis treated with early aggressive therapy: time to achievement, total duration, and predictors. J Rheumatol 2014; 41: 1163-70. pmid:24786928 PubMed